Los hospitales son organizaciones sanitarias de muy alta complejidad con pacientes distintos, patologías distintas, distintos grados de enfermedad y que, por lo tanto, requieren de una atención integral lo que implica la necesidad de una coordinación de tareas y de procesos en un orden lógico para conseguir un resultado adecuado, un output aceptable.
Dentro del hospital las actividades realizadas repercuten en el cuidado del paciente, bien directamente (actividades clínicas, quirúrgicas, de diagnóstico ) o indirectamente (actividades gestoras, de dirección o de apoyo ). Tanto unas como otras son necesarias para lograr una atención sanitaria eficaz y eficiente y que cumpla además las expectativas del cliente.
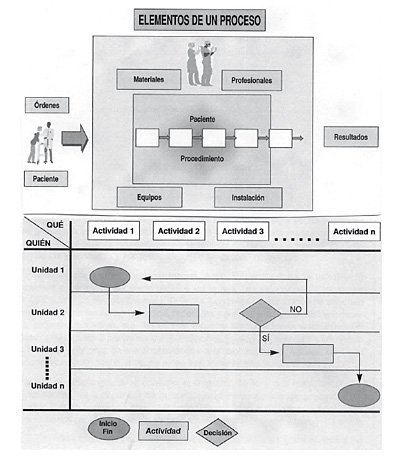
Un proceso se puede definir como un conjunto de actividades lógicamente interrelacionadas y ordenadas que actúan sobre unas entradas y que van a generar unos resultados preestablecidos para unos usuarios identificados. Hay tareas que se realizan sobre dichas entradas a las que añaden valor y se producen unas salidas o resultados. Hay actividades con valor añadido y actividades repetidas. Hay procesos primarios: médicos y quirúrgicos, hay procesos de apoyo (mantenimiento) y procesos de gestión. Los elementos de un proceso, a nivel sanitario, son los profesionales, los materiales, los equipos utilizados, y los recursos estructurales, figura 13 (tomada de Guías Integradas Asistenciales. Metodología para la estandarización de actividades basadas en la calidad y en los sistemas de clasificación de pacientes GRD. INSALUD. 2001).
La finalidad del proceso es conseguir unos resultados que coincidan con los objetivos previstos.
Esto implica que el proceso debe poder ser:
- Definible, debe tener un flujo (una secuencia de actividades), unos métodos para realizar dichas actividades (los protocolos, procedimientos), un plan de inspección y control de calidad, y unas metas a conseguir.
- Debe poder ser reproducible.
- Debe ser predecible en cuanto a resultados finales.
En los hospitales la mayoría de los procesos son interfuncionales, al intervenir en ellos tanto la función médica como enfermería, el grupo de apoyo y el equipo de gestión, Para ello debe haber relaciones internas proveedores/clientes. Por ejemplo, el diagnóstico de un paciente. El médico pide pruebas de laboratorio, exploraciones de Rx, etc.
Para representar los procesos empleamos los diagramas de flujos y los mapas de procesos. En los diagramas de flujos hay que incluir: la secuencia de actividades y los equipos que realizan dichas actividades. El mapa de procesos es una representación del diagrama de flujos al que se añaden los servicios participantes y los indicadores o metas a medir y conseguir en cada punto crítico del proceso.
Figura 13
Para realizar el mapa:
- Primero hay que identificar los servicios que van a intervenir.
- Luego la secuencia temporal de actividades.
- Luego los puntos de medición e indicadores y metas.
Los mapas de procesos son las vías clínicas. Es decir, el conjunto de actividades diagnósticas, de tratamiento y organizativas que son específicas para un conjunto homogéneo de pacientes que presentan la misma condición clínica. En la vía clínica se especifica la unidad asistencial responsable de la actividad, la duración de la actividad y los resultados que se desean conseguir.
Con la gestión por procesos el cliente/paciente se convierte en el eje esencial sanitario, en torno al cual se planifican las actuaciones. Con la gestión por procesos se realiza una gestión horizontal y matricial.
Los procesos hay que estandarizarlos mediante los sistemas de clasificación de pacientes y con una orientación hacia la calidad total. La gestión por procesos la podemos englobar dentro de la gestión clínica, con objetivos de lograr modelos de gestión eficientes tanto en calidad como en consumo de recursos sanitarios. Con la gestión por procesos se mejora la eficacia, eficiencia y la calidad al estandarizar las tareas y protocolizar los procedimientos basados en la evidencia científica.
Con la gestión por procesos se identifican las necesidades de los pacientes y se coordinan las respuestas de atención y de cuidados que necesitan. Además, se pueden identificar los costes de la actividad y la calidad con la que se realizan los procesos asistenciales.
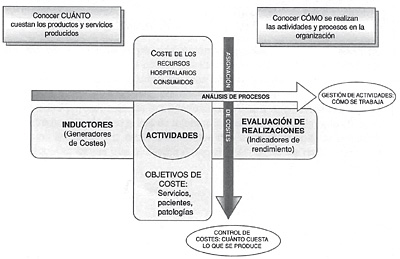
La gestión por procesos utiliza la metodología ABQ (ABM-ABC) para estandarizar las actividades basadas en la calidad y en los GRDs, figura 14 (tomada de Guías Integradas Asistenciales. Metodología para la estandarización de actividades basadas en la calidad y en los sistemas de clasificación de pacientes GRD. INSALUD. 2001). La característica que diferencia el sistema de gestión ABQ de otros modelos, es la capacidad de disponer de un doble enfoque: el análisis de los procesos (ABM), por un lado, y las directrices de asignación de costes, por otro lado (ABC).
Figura 14
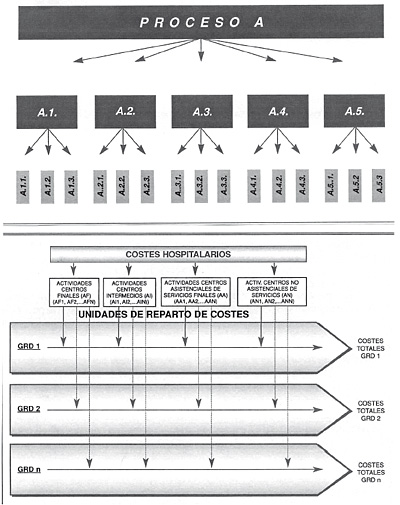
Cada proceso lleva implícito una serie de actividades. Se desarrolla un mapa global del proceso identificando los distintos servicios funcionales (GFH) que intervienen en el proceso y sus interrelaciones, para posteriormente realizar el flujograma del proceso y se describen las tareas que se realizan durante el mismo, tareas que llevan asociados recursos humanos y estructurales, tiempo y materiales. Con todo esto se imputan unos costes y se obtiene el coste por proceso, mediante imputación de costes directos (personal, materiales, mantenimiento) y costes indirectos (costes de reparto de consenso). En la figura 15 se puede ver la cascada de asignación y reparto de costes a nivel de los diferentes Grupos Funcionales Homogéneos (GFH). (Tomada de Guías Integradas Asistenciales. Metodología para la estandarización de actividades basadas en la calidad y en los sistemas de clasificación de pacientes GRD. INSALUD. 2001).
Figura 15
Con la gestión por procesos se pasa de una gestión vertical hospitalaria clásica, estructura organizativa basada en una visión compartimental, especializada, orientada a los servicios, que no tiene una visión integral de la asistencia hospitalaria y puede generar demoras, duplicidades e incremento de costes, a una gestión horizontal y matricial. Esta gestión vertical es una gestión con falta de visión integradora de la gestión.
Para conocer cómo se diseña y ejecuta la cadena asistencial dentro de la organización se necesita una gestión por procesos. En la gestión por procesos intervienen profesionales de distintos servicios que necesitan estar coordinados. En esta gestión horizontal o mejor matricial se tiene en cuenta el cliente, el flujo de actividades o procesos y el resultado final.
En una gestión por procesos están aglutinados todos los subprocesos: subprocesos de gestión (administrativos, alta), subprocesos de diagnóstico y tratamiento (protocolos médicos y de enfermería…), subprocesos de apoyo (hostelería, alimentación, lavandería, limpieza…) y subprocesos de documentación (historia clínica, codificación…).
La gestión por procesos emplea metodología ABQ (Activit y Based Quality), es decir, calidad basada en la gestión de las actividades. Consiste en la optimización de cada una de las actividades que componen el proceso. Esto implica:
- Un análisis detallado de actividades.
- Análisis de evaluación y gestión basada en las actividades ABM (Activity Based Management). La ABM permite valorar si el trabajo está hecho, cómo se ha hecho y sirve de base para la mejora continua.
- ABC análisis de costes (activity based costing). La ABC implica un análisis de consumo de recursos y el valor que añaden al proceso.
En la gestión por procesos es importante seguir el ciclo de mejora continua de la calidad de Deming (PDCA), plan, do, check, act. En la gestión por procesos hay que identificar las actividades. Éstas se pueden clasificar por funciones, por su naturaleza y por su aportación a la generación de valor.
- Por funciones. Las actividades se pueden diferenciar en torno al área de la organización a la que están adscritas, el área que las origina.
- Por su naturaleza o trascendencia. Hay actividades fundamentales, imprescindibles para el funcionamiento o por imperativo legal (por ejemplo, facturación, contabilidad financiera, administración de personal,…) y actividades discrecionales.
- Por su aportación. Se diferencian en si añaden o no valor al proceso de actividad sanitaria.
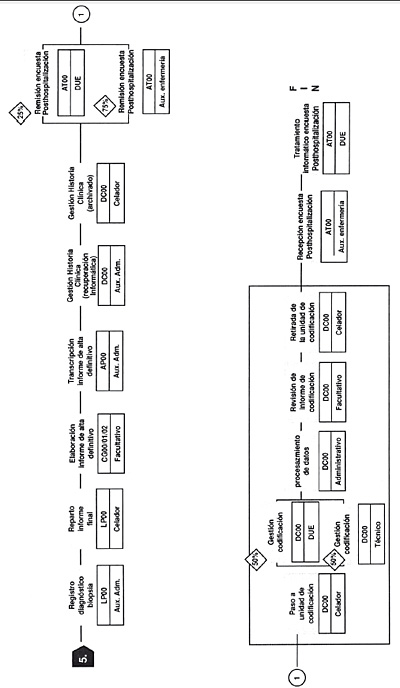
En las siguientes seis figuras, figuras 16-21, se incluye un ejemplo práctico de un proceso determinado (GRD 167) (apendicectomía diagnóstico principal complicado sin CC) y su flujograma. (Tomado de Guías Integradas Asistenciales. Metodología para la estandarización de actividades basadas en la calidad y en los sistemas de clasificación de pacientes GRD. INSALUD. 2001). Se sigue el proceso de un paciente que ingresa por urgencias con un cuadro clínico compatible con apendicitis aguda, realizándose la primera consulta en urgencias (inicio del proceso), que acaba en la consulta externa post hospitalización donde se le retiran los puntos quirúrgicos (fin del proceso).
Figura 16
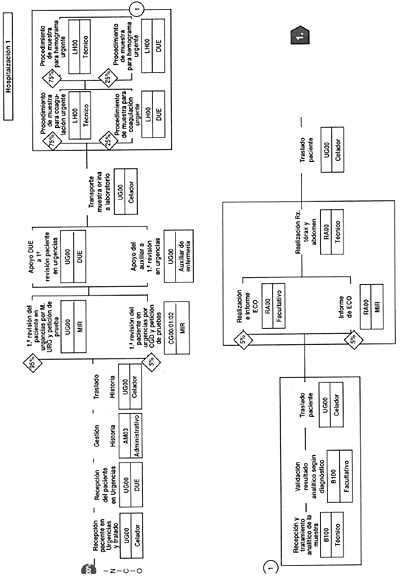
Figura 17
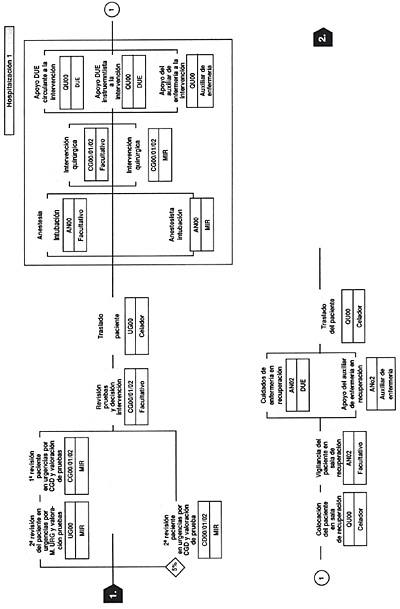
Figura 18
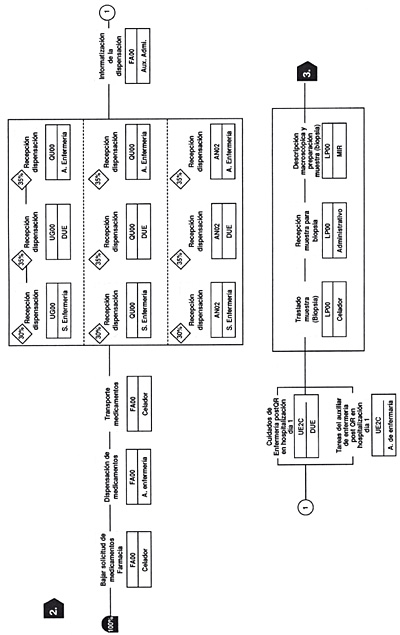
Figura 19
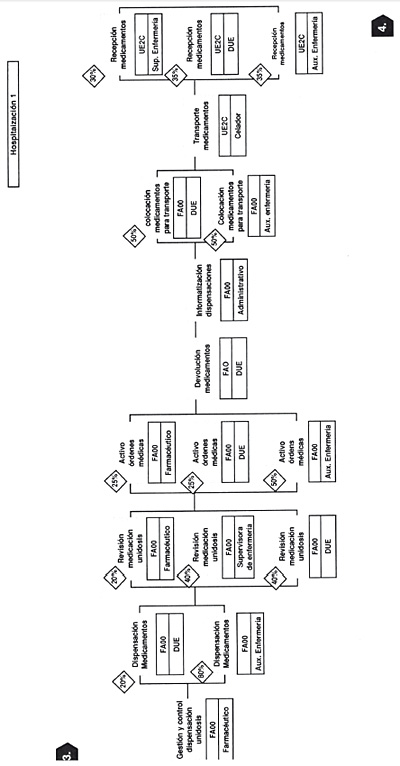
Figura 20
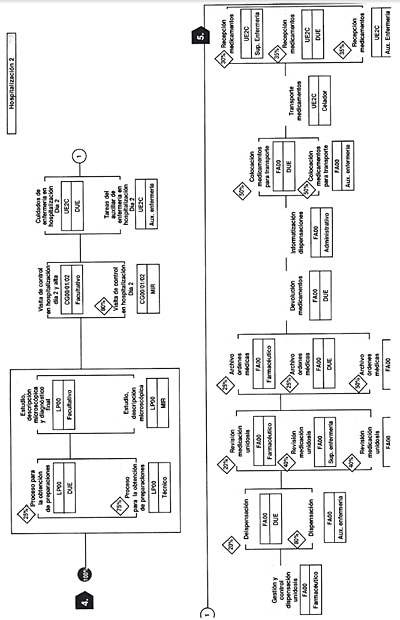
Figura 21