Javier Cabo Salvador
Javier Cabo Muiños
Juan Roberto Iglesias
Introducción
El sistema sanitario de un país lo componen el conjunto de entidades, organismos y recursos tanto humanos como estructurales, el conjunto de servicios sanitarios e instituciones públicas y privadas encargados de la producción de los servicios sanitarios, y sus interrelaciones entre ellos, es decir, las diferentes formas de organización que puede adoptar el sector sanitario de un país de acuerdo con la planificación realizada por sus dirigentes sanitarios.
Los sistemas sanitarios son los instrumentos operativos, la estructura articulada de recursos humanos y estructurales, tanto públicos como privados, que se crean, bien directamente (mercado liberal) o a través de los gobiernos (mercado público) en los diferentes países para operar directa e indivisiblemente con los modelos sanitarios teóricos diseñados y planificados por sus gobernantes, a través de la legislación sanitaria, siendo por ello muy frecuente la confusión entre el modelo sanitario, parte teórica inicial y de desarrollo y el sistema sanitario, que es la parte práctica y de actuación sanitaria en sí.
En la mayoría de los países de la OCDE, la atención sanitaria y los sistemas sanitarios son considerados como parte del Estado del Bienestar, entendiéndose la atención sanitaria y el cuidado de la salud como un bien social con el consiguiente compromiso del gobierno del Estado, en un mayor o menor porcentaje de participación, a garantizar un acceso adecuado a dichos servicios sanitarios. Los sistemas sanitarios son producto de la historia y de la cultura de las sociedades en que se desarrollan, y expresan los valores predominantes en las mismas.
Una de las fuentes principales del Estado del Bienestar de un país lo constituye la salud, necesidad básica e ineludible y también irrenunciable del ser humano que constituye un derecho fundamental primario, junto con la educación, la cultura, la defensa y la seguridad y para su logro se requiere de la planificación y la asignación de manera eficiente y eficaz, en base a impuestos o a través de los presupuestos generales del Estado, de los recursos económicos necesarios (recursos económicos susceptibles de un uso alternativo social) para la obtención de los niveles de salud demandados por la sociedad.
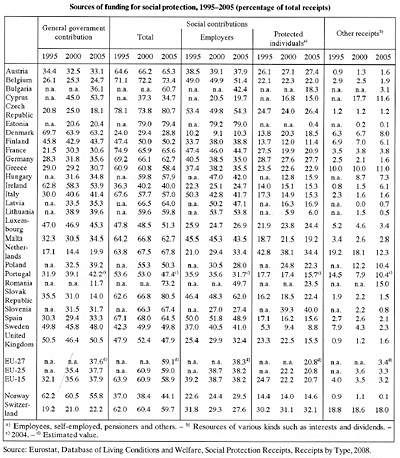
Otra característica importante de los sistemas sanitarios es que a pesar de todo lo que ofrecen tienen una limitada capacidad de producir salud, aproximadamente un
11%, frente al 89% de capacidad que tienen la carga genética (biología humana), los estilos de vida y el medio ambiente (entorno) figura 1. (Fuente: Denver GEA.Soc.Ind Res 1976); esto significa que no por invertir grandes cantidades de recursos en un sistema, el nivel de salud de la población necesariamente aumenta en la misma proporción, sino que, paradójicamente, incluso puede disminuir. En la figura 2 podemos ver la relación existente entre la esperanza de vida de la población y el gasto sanitario per cápita en todos los países de la Organización Mundial de la Salud (OMS). Es de destacar, como podemos observar, que hay países como Cuba o la República de Corea, con un gasto per cápita en materia de salud muy bajo (por debajo de los 1.000 US$), y una esperanza de vida en torno a los 68 años, similar a la esperanza de vida de los ciudadanos americanos con un gasto per cápita cuatro o más veces superior (por encima de los 4.000 $ anuales per cápita), o por debajo del Reino Unido con un gasto per cápita en torno a los 2.000 $. (Fuente: OMS 2000). Esto nos lleva a la conclusión de que hay que invertir más a nivel de país, en materias de educación sanitaria y prevención que lo que actualmente se está haciendo.
Figura 1. Contribución salud de costes
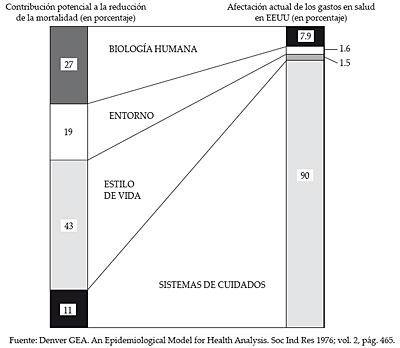
Figura 2
En todos los sistemas sanitarios podemos identificar cuatro elementos principales que participan de manera muy directa: la población, cliente de los servicios sanitarios; el personal sanitario como proveedores de los servicios; las agencias aseguradoras privadas y el gobierno y la parte administrativa y de gestión (parte pública, legislativa y de gestión) y están relacionados funcionalmente de cuatro maneras: por la regulación, la financiación, la gestión y la provisión de servicios. Por ello, para analizar los sistemas sanitarios lo debemos realizar bajo el examen meticuloso de sus diferentes componentes, estudiando básicamente su legislación; su estructura organizativa; su modo de financiación; su manera de asignación de recursos; los elementos participantes en acción, es decir, los profesionales proveedores de salud y los pacientes y su interrelación; y, finalmente, estudiar sus sistemas de provisión de servicios.
Desde los principios de la humanidad es conocida la necesidad del ser humano de vivir con y depender de otras personas, sobre todo en situaciones imprevistas y que pueden afectar a cualquier miembro de la sociedad; necesidad de dependencia presente en la mayoría de las ocasiones cuando se requiere de los servicios sanitarios. En un principio estas necesidades de dependencia se encontraban cubiertas por la familia (agrupación familiar) y posteriormente por la tribu (agrupación tribal) a través de sus «brujos» o «chamanes». Los primeros vestigios reales de organización sanitaria y de sistema sanitario ya los encontramos en la Europa medieval, donde las instituciones religiosas y las organizaciones de voluntarios, comenzaron a proporcionar apoyos económicos y asistencia a los pobres que no podían permitirse un mínimo nivel asistencial, siendo muy comunes la construcción de refugios y hospitales a lo largo de los lugares de peregrinación a Tierra Santa y a Santiago de Compostela (figura 3).
y monasterios

Más adelante con la llegada de las ideas liberales de finales del siglo XVIII, ideas que consideraban inadmisible la injerencia de los poderes públicos del Estado en la libertad individual, sólo se contemplaba las actuaciones en materia sanitaria en casos de trascendencia social como en caso de epidemias, control de infecciones, o abastecimiento de aguas, quedando la sanidad relegada prácticamente al sector privado liberal y de acceso muy limitado a las clases pudientes, con un limitado acceso a los pobres a través de organizaciones de beneficencia.
Es a partir del siglo XIX con la revolución industrial, cuando en la Europa Occidental comienza la emigración de la población campesina
hacia las ciudades, con el resultado de un cuerpo importante de clase trabajadora en la sociedad y una economía familiar directamente dependiente de salarios, siendo entonces cuando surge realmente la necesidad de la cobertura sanitaria como tal, en caso de incapacidad física para realizar un trabajo y recibir un salario. Debido a la menor relación familiar y al debilitamiento de la tradicional solidaridad comunitaria existente en los pueblos pequeños, los trabajadores industriales se empezaron a organizar en cooperativas o sociedades, al principio débiles, pero tras la adquisición del derecho de voto, cada vez más fuertes y organizadas. Estas sociedades comenzaron a considerar al Estado como garante de las seguridades básicas, creándose las primeras organizaciones gremiales que aportaban cobertura sanitaria y de prestación social en caso de desempleo.
Básicamente existen tres modelos de sistemas sanitarios: modelo liberal, modelo socialista y modelo mixto. El modelo liberal también llamado modelo de libre mercado, que es el modelo que impera en los Estados Unidos (EEUU), tiene como características que la salud es considerada como un bien de consumo, que no necesariamente tiene que estar protegida por los poderes públicos en toda su amplitud. Sistema liberal, en el que las compañías de seguros privadas compiten entre sí en la oferta de condiciones de cobertura que pueden contratarse o no, libremente. El Estado realiza una contribución a la asistencia sanitaria, invirtiendo prácticamente todo en atender a grupos desfavorecidos y/o marginales sin recursos; las clases medias y altas se pagan íntegramente sus asistencias, mediante el pago directo o a través de seguros. El modelo sanitario liberal tiene como ventajas la alta competitividad existente entre los diferentes proveedores para captar clientes.
Por otro lado está el modelo sanitario socialista, que se caracteriza por propugnar una financiación de la asistencia sanitaria en su totalidad por medio del Estado, a través de impuestos o de los presupuestos generales del Estado; por ofrecer cobertura universal y gratuita a toda la población; por ofrecer una cartera de servicios amplia con características de equidad, gratuidad, accesibilidad y universalidad a la población. El modelo socialista puro es incompatible con ninguna estructura sanitaria de tipo privado o de seguros. El modelo socialista puro sólo se ha dado en los países comunistas, de los que los únicos ejemplos que quedan en la actualidad son Cuba y Corea del Norte.
Finalmente, existe el modelo sanitario mixto (que es el implantado en Europa) en el que hay participación del Estado en su financiación, pero admite y necesita del sector privado y del sector asegurador para el sostenimiento de los sistemas sanitarios. Este modelo mixto tiene dos variantes, el modelo Bismarck y el Beveridge.
El modelo Bismarck nace en el siglo XIX en Alemania, a raíz de que los trabajadores industriales se organizaron en cooperativas o sociedades, al principio débiles y, tras la adquisición del derecho de voto, cada vez más fuertes y organizadas. Estas sociedades
comenzaron a considerar al Estado como garante de las seguridades básicas, creándose las primeras organizaciones gremiales.
En 1883 destaca la figura del canciller Otto Eduard Leopold von Bismarck-Schönhausen, estadista, político y burócrata alemán, considerado como el fundador del moderno Estado alemán, apodado «El canciller de Hierro» por su mano dura y determinación, y líder del ala conservadora. Bismarck, en 1862, fue nombrado primer ministro de Prusia, y posteriormente canciller. Durante los diecinueve años que se mantuvo en el poder llevó a cabo una política conservadora, enfrentándose inicialmente a los católicos y combatiendo a la socialdemocracia.
Bismarck, alarmado por el crecimiento del partido socialdemócrata y con la finalidad textual de «cortar las patas al movimiento socialista», convenció al parlamento conservador alemán de la necesidad de aprobar una serie de medidas sociales, entre las que se encontraba la protección parcial de los trabajadores no agrícolas en caso de enfermedad, invalidez y vejez. Bismarck, en vez de asegurar estas prestaciones directamente, prefirió que fuesen entidades privadas sin ánimo de lucro quienes recaudasen las contribuciones de empleados y trabajadores y quienes, bajo la tutela estatal, administrasen los fondos obtenidos inicialmente. Este modelo de financiación de las provisiones sanitarias fue popularmente aceptado y el ejemplo alemán fue seguido posteriormente por Bélgica en 1894, por Noruega en 1909, por Gran Bretaña en 1911, por Rusia en 1912 y por Francia en 1928. Fuera de Europa, Japón en 1922 y Chile en 1924 también adoptaron medidas de cobertura obligatoria para la asistencia sanitaria de los trabajadores industriales.
La depresión económica originada por el crack del 29, despertó aún más la conciencia generalizada de la necesidad de protección, si bien la escasa disponibilidad económica de los gobiernos frenaba los intentos de extensión de coberturas o universalización de la misma. Estas coberturas fueron en general bien acogidas y aceptadas por la clase médica, que se aseguraba con ellas el cobro de unos honorarios que, de otra manera, muchos pacientes no podrían abonar. El primer país en implantar la cobertura universal fue Nueva Zelanda, en 1939, posteriormente Gran Bretaña estableció el primer sistema sanitario de cobertura universal en Europa, el primer Sistema Sanitario Nacional como tal, con la creación del Servicio Nacional de Salud, el National Health Service (NHS) en 1948, siendo William Henry Beveridge, primer Baron Beveridge de Tuggal, economista y político británico uno de los responsables de la creación de los planes sociales avanzados en beneficio de los trabajadores. Se le conoce fundamentalmente por su informe de 1942, Social Insurance and Allied Services (conocido como el «Primer informe Beveridge») que proporcionó las bases teóricas de reflexión para la instauración del Welfare State (Estado del Bienestar) por parte del gobierno laborista posterior a la Segunda Guerra Mundial.
A partir de la posguerra, los demás países del entorno, siguiendo el modelo inglés (modelo Beveridge), comienzan a aumentar las prestaciones y coberturas, llegándose a
la cobertura universal en muchos países desarrollados y en muchos en vías de desarrollo, como Tailandia que amplio la universalidad de la asistencia en 1995, y que van siguiendo esta tendencia.
El modelo Bismarck como vemos es el más antiguo, y en su época fue el más avanzado del mundo; modelo donde el Estado garantiza las prestaciones mediante cuotas obligatorias. Este sistema mutualista recogía la tradición de las cajas de seguridad, y los asegurados obtienen las prestaciones a través de las aportaciones de los mutualistas (generalmente aportaciones de trabajadores y empresarios en diferente proporción). Se trata más de una protección al trabajador que al ciudadano. La cobertura de ciertos grupos de no mutualistas como los indigentes suele cubrirse adicionalmente, velando el Estado por la transparencia del sistema y contribuyendo, en muchos casos, al abono de los posibles déficit.
En este modelo Bismarck la red de salud pública queda en manos del Estado, que se constituye a sí mismo en autoridad sanitaria. En principio este modelo garantiza la asistencia sólo a los trabajadores que pagan el seguro obligatorio, teniendo que constituir redes paralelas de beneficencia para los trabajadores que no cotizan. Los países que tienen sistemas que derivan de esta variante del modelo mixto son principalmente España, Francia, Alemania, Austria, Bélgica, Luxemburgo y Holanda. Actualmente, todos los ciudadanos de estos países gozan de una sanidad universal, gratuita y en condiciones de equidad.
El modelo Beveridge, como vemos es más moderno, surgió en 1948 y es el que dio origen al Sistema Nacional de Salud en diferentes países, Reino Unido, Suecia, Finlandia, Noruega, Dinamarca, Italia, España y Portugal. La financiación de la sanidad pública, procede directamente de los presupuestos generales del Estado y es prestada asimismo en condiciones de universalidad, equidad y gratuidad. La financiación es total o mayoritariamente dependiente de los fondos del Estado. En el caso español, y el de otros países de Europa, como los países escandinavos, Irlanda, Reino Unido, Grecia, Portugal e Italia, el presupuesto sanitario público está fijado por los presupuestos generales del Estado. La planificación y la salud pública quedan en manos del Estado y a través de los diferentes procesos de descentralización acaecidos en todos los países también en mano de las comunidades autónomas, municipios y corporaciones locales. Toda la normativa sanitaria emana del Estado o de los órganos políticos descentralizados, comunidades autónomas y municipios, en régimen de obligado cumplimiento y revistiéndose la Administración política sanitaria como la máxima autoridad administrativa y legal.
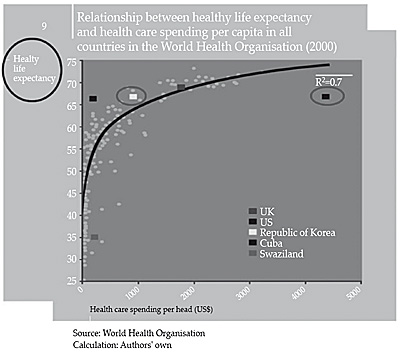
Existe una notable preocupación por los estudios comparativos de los diferentes sistemas sanitarios. Los conceptos que se manejan no son siempre equiparables, lo que dificulta mucho las comparaciones: las prestaciones no suelen ser similares, los presupuestos pueden incluir diferentes epígrafes, las prestaciones en unos países pueden considerarse sanitarias y en otros sociales. En la figura 4 se muestra una relación de las distintas fuentes de financiación para la protección social de la Europa de los 27, para el periodo comprendido entre 1995 y 2005. (Fuente Eurostat. 2008). Como se puede apreciar, no está muy claro en qué sistema puro se encuentra cada país, ya que ninguno sigue uno de los dos sistemas clásicos (Bismarck o Beveridge) en su forma pura y las desviaciones entre los beneficios individuales pueden ser muy significativas. Además, con el tiempo hay también cambios en unos países hacia uno u otro sistema. En la figura se puede apreciar que la fuente de financiación más importante para la protección social en los países de la Europa de los 27, en el año 2005, era la financiación por contribuciones a la Seguridad Social, en un 59,1% del total; y la financiación por medio del gobierno y por impuestos era del 37,6%.
Figura 4. Fuentes de financiación