El tema de la necesidad de reforma sanitaria y de la sostenibilidad de los sistemas de salud vuelve a estar de moda y como tema de actualidad, en este caso de la mano del nuevo presidente americano, Barack Obama, figura 19, y del proyecto de reforma sanitaria propuesto por él y el vicepresidente Joe Binden, presentado en el Congreso en septiembre de este año 2009 para la sociedad americana.
|
Figura 19
|
 |
EEUU es un país, con datos del 2007, de una población de 303,9 millones de habitantes; una esperanza de vida de 76,9 años los hombres y de 81,4 años las mujeres; un crecimiento anual de la población (2010-2015) de 0,90%; población menor de 15 años de 20,3%; población mayor de 60 años del 17,9%; tasa de fertilidad por mujer de 2; tasa bruta de natalidad de 14; tasa bruta de mortalidad de 7,8; con un PIB (en miles de millones de euros) de 13.751; con un crecimiento medio anual del PIB (2002-2007) del 2,9%; y un PIB per cápita de 45.592 $; tiene un gasto sanitario (% del PIB) de 15,3; 2,9 médicos por cada 1.000 habitantes y 3,3 camas de hospital por 1.000 habitantes.
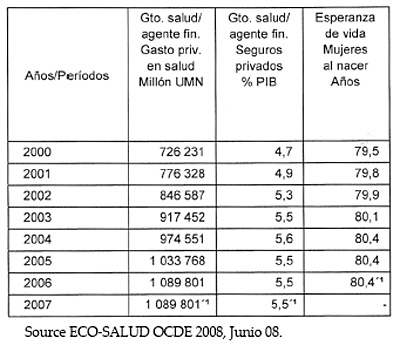
EEUU es el único país desarrollado de la OCDE que no cuenta con un sistema de cobertura sanitaria universal, lo que origina que algo más de 45 millones de ciudadanos americanos (cifra similar a la población española total censada), que representan aproximadamente el 15% de la población americana, uno de cada seis americanos, carezcan de algún tipo de protección sanitaria, bien estatal o pública, bien privada a través de aseguradoras médicas, lo que origina problemas no sólo sanitarios, sino sociales, económicos y políticos. EEUU es además el país de la OCDE y del mundo con mayor gasto sanitario y menor cobertura que el resto de los países desarrollados. En las figuras 20 y 21 están reflejados, durante el periodo del año 2000 al 2007, los datos demográficos (esperanza de vida); datos de recursos sanitarios (número de médicos por 1.000 habitantes, camas hospitalarias); indicadores sanitarios (número de consultas per cápita); gasto sanitario (total, público y privado) del SNS de España. (Fuente: ECO-SALUD OCDE 2008).
Figura 20
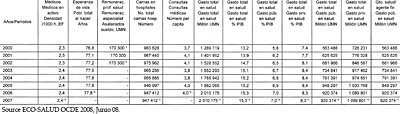
Figura 21
4.1. ASISTENCIA SANITARIA PÚBLICA
|
Figura 22
|
 |
En EEUU que se encuentra dividido en Estados no hay un sistema sanitario actuando como tal, los organismos públicos de EEUU simplemente administran y distribuyen fondos para ofrecer la cobertura sanitaria, pero no suministran la atención médica, farmacéutica u hospitalaria, al carecer de una red sanitaria al estilo de los sistemas sanitarios o de Seguridad Social europeos.
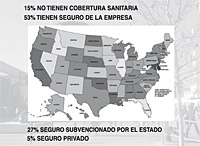
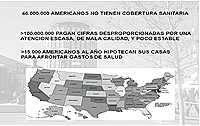
En EEUU el 15% de la población no tiene seguro concertado; el 55% tienen un seguro médico aportado por la empresa; el 27% tienen un seguro médico subvencionado por el Estado; y el 5% un seguro médico privado (véase figura 22). En total 46 millones de americanos no tienen cobertura sanitaria; más de 100 millones pagan cifras desproporcionadas por una atención escasa, de mala calidad y poco estable; y más de 15.000 familias al año se ven obligadas a hipotecar sus casas para poder afrontar los gastos de salud (véase figura 23).
El sistema sanitario público existente en la actualidad tiene varios programas de cobertura médica: MEDICARE, MEDICAID y SCHIP.
|
Figura 23
|
 |
El programa MEDICARE es un programa de la administración federal que cubre la sanidad de trabajadores y jubilados y sus cónyuges, a partir de los 65 años de edad, así como la de los menores de 65 años discapacitados; y para los de cualquier edad que tienen enfermedad renal en su última etapa, con insuficiencia renal crónica que requiere de diálisis o de trasplante renal. El programa tiene dos partes: asistencia hospitalaria gratuita durante 60 días y asistencia médica, por la que hay que pagar una cuota mensual y hacerse cargo del 20% de la factura de la consulta.
Hoy en día, 44 millones de estadounidenses se benefician del programa. Existen varias opciones dentro del programa MEDICARE; MEDICARE Parte A (seguro de hospital) que ayuda a cubrir los gastos de personas internadas en hospitales, incluyendo hospitales de acceso urgente, y centros de enfermería especializada que no sean de cuidados crónicos. Generalmente no hay que pagar una prima por MEDICARE Parte A si el beneficiario de MEDICARE o su esposa pagaron impuestos de MEDICARE cuando trabajaban. La otra opción es MEDICARE Parte B (seguro médico) que ayuda a cubrir los gastos médicos y de consulta externa. También cubre otros servicios médicos que la Parte A no cubre, tales como la fisioterapia, debiendo abonar primas mensuales para acogerse al plan o Parte B. La cobertura de medicinas está incluida con la prima mensual. Si el beneficiario es de ingresos limitados, puede obtener ayuda para poder comprar medicinas de receta por poco dinero, o conseguirlas libres de costo. Desde el 1 de enero de 2006, MEDICARE cuenta con una prestación farmacéutica a la que se puede acceder voluntariamente mediante el pago de una prima mensual. La prestación tiene una franquicia de 250 dólares, a partir de los cuales el beneficiario sólo paga el 25% del gasto hasta 2.250 dólares anuales. La prestación no cuenta con cobertura para el gasto anual entre 2.251 y 5.100 dólares, haciéndose el beneficiario cargo de la totalidad de la factura entre dichas cifras. A partir de un gasto anual de 5.100 dólares, el programa se hace cargo del 95% del costo de los medicamentos.
El programa MEDICAID, regulado para toda la federación pero gestionado y administrado por cada Estado en particular. Cada Estado establece sus propias normas de elegibilidad y cobertura dentro de los parámetros federales generales. El programa conjunto federal-estatal ofrece cobertura sanitaria a las personas con bajos ingresos y sin activos. Aunque la administración federal lo financia en su mayor parte y establece las normas generales de gestión, los Estados cuentan con gran libertad en el establecimiento de las normativas de acceso y cobertura. El programa MEDICAID otorga beneficios médicos a personas de bajos recursos que no tienen seguro médico o que tienen un seguro médico de poca cobertura. El gobierno federal establece pautas generales para la administración de los beneficios de MEDICAID. Sin embargo, cada Estado en particular determina los requisitos específicos de elegibilidad para recibir los beneficios de MEDICAID, así como también el tipo y el alcance de los servicios prestados. Es por eso que es posible que una persona que reúna los requisitos para MEDICAID en un Estado no lo haga en otro. Para tener cobertura con este programa, hay que ser ciudadano o residente permanente de los EEUU, necesitar asistencia médica, y tener una situación económica definida como de bajos ingresos o muy bajos ingresos. También se puede obtener cobertura estando embarazada, o teniendo uno o más hijos con discapacidad o tener a su cargo a menores de 19 años de edad.
El programa SCHIP o State Children’s Health Insurance Program, es un conjunto federal estatal que ofrece cobertura sanitaria a los menores de edad cuyas familias no cumplen los requisitos de acceso a MEDICAID pero no pueden afrontar el costo de un seguro sanitario privado. La financiación y normas generales también son federales, pero los Estados cuentan con gran flexibilidad en la administración y gestión del programa.
Adicionalmente a estos tres programas hay Seguros de Accidentes de Trabajo, obligatorios y subvencionados. Los Estados cuentan con leyes que ofrecen cobertura sanitaria, así como hasta las dos terceras partes del salario, a los trabajadores que sufran accidentes en el puesto de trabajo. La cobertura se ofrece hasta la reincorporación al puesto de trabajo o la obtención de una pensión de invalidez. La mayor parte de los Estados obligan a las empresas a adquirir pólizas de aseguradoras privadas, aunque algunos Estados cuentan con un fondo para este fin y otros administran el sistema directamente. La administración federal cuenta con dos programas para sus funcionarios y gestiona los de estibadores y mineros.
4.2. ASISTENCIA SANITARIA PRIVADA
La asistencia sanitaria privada asume dos modelos principales: Asistencia Directa, y Asistencia Gestionada. Mediante la Asistencia Directa, con la póliza sanitaria, independientemente de que la sufrague el interesado o su empresa, el asegurado puede acudir a cualquier consultorio médico u hospital. Normalmente el usuario se hace cargo de un porcentaje del costo de la asistencia. En la Asistencia Gestionada las pólizas de la
misma ofrecen cobertura más barata que la directa. Las aseguradoras tienen contratos con una serie de agrupaciones de médicos, hospitales y otros proveedores de asistencia sanitaria, y los beneficiarios deben acudir a dichos proveedores o pagar tarifas más elevadas. La forma más común es el Health Maintenance Organization (HMO), que cuenta con su propia red de proveedores. El usuario ha de acudir a proveedores de la red, y normalmente primero al médico de cabecera, actuando de filtro o control, gatekeeper, para obtener un volante para acudir al especialista. Las aseguradoras gestionan los servicios buscando la reducción de servicios, y, por lo tanto, reducción de costes, que considere innecesarios.
|
Figura 24
|
 |
La otra forma importante son los Preferred Provider Organizations (PPO). Básicamente, consisten en organizaciones de proveedores que ofrecen descuentos importantes a través de la aseguradora. Los usuarios han de efectuar un copago y la aseguradora se hace cargo del resto (figura 24).
Los programas públicos se gestionan mediante el pago de los servicios a instituciones privadas. Por ley, los empleadores sólo tienen la obligación de asegurar a sus trabajadores la cobertura sanitaria derivada de los accidentes de trabajo y los hospitales tienen que atender la atención en urgencias incluso de quienes no estén asegurados. Con excepción de la administración militar, que cuenta con Hospitales de Veteranos, no existe una red de hospitales o centros sanitarios públicos.
Además de no existir un sistema público de cobertura universal, el empresario no está legalmente obligado a facilitar cobertura sanitaria a sus trabajadores. En la práctica, sin embargo, la mayoría de las grandes empresas brindan este tipo de protección en los términos en que se negocia en la negociación colectiva. Se estima que algo más del 60% de las personas que tienen asistencia sanitaria la obtienen por esta vía (los programas públicos alcanzan aproximadamente a un 29% y el resto de los ciudadanos carecen de cobertura).
La falta de un impuesto o contribución obligatoria para las empresas que financiase la sanidad, como ocurre en los países que cuentan con sistemas públicos, se había considerado durante mucho tiempo como una ventaja competitiva de las compañías norteamericanas, son el principal problema de las grandes corporaciones estadounidenses.
Con unos costes del seguro médico que se han incrementado en un 87% en la última década frente a un crecimiento de la inflación del 18%, los seguros sanitarios son la causa de gran parte de la conflictividad laboral durante los últimos años.
|
Figura 25
|
 |
A nivel macroeconómico y en el ámbito internacional, el crecimiento desmesurado del gasto sanitario en EEUU plantea una gran desventaja competitiva frente a las empresas de los países desarrollados (Japón, Alemania o Francia) en los que la financiación pública limita los crecimientos de las contribuciones y frente a las de los países en vías de desarrollo (China e India fundamentalmente) en los que las obligaciones empresariales, cuando existen implican costes muchos menores. EEUU gasta al año 2,4 billones de $ (1,9 billones de euros) en salud, lo que representa el 16,2% del PIB (GDP) americano (figura 25).
La falta de cobertura sanitaria resulta ser la más problemática en los trabajadores de bajos salarios, quienes prestan servicios en pequeñas y medianas empresas, pequeños empresarios individuales autónomos y profesionales independientes, aunque también tiene importancia en los grupos de personas jóvenes y con buena salud que difieren la contratación de un seguro hasta alcanzar edades más avanzadas. El problema se extiende incluso a los trabajadores ocupados y que están cubiertos por un seguro médico. La pérdida del empleo es sinónimo de la pérdida no sólo del salario, sino también de la cobertura sanitaria propia y de la familia dependiente, lo que constituye una de las principales preocupaciones de las personas de clase media.
El precio de los medicamentos y el gasto farmacéutico es también muy superior en EEUU que en Europa o en países como Canadá siendo bastante populares las excursiones de personas mayores a Canadá o México incluyendo en el circuito turístico la compra de medicinas como parte organizada del viaje. El elevado precio de los medicamentos en EEUU se debe a que los sistemas públicos y centralizados son reguladores y negociadores más duros frente a las multinacionales del sector y es lo que llevó al Secretario norteamericano de Sanidad a defender que el resto de los países debería pagar precios más altos, ya que en la actual situación EEUU está asumiendo la mayoría del coste de la investigación farmacéutica.
El problema de la financiación del gasto sanitario es universal (el gasto por persona ha evolucionado de manera similar en los países industrializados desde 1970) y se extiende tanto a los sistemas públicos como privados pero parece que en el caso de EEUU, al primar los criterios de mercado y no existir una política sanitaria en el sentido de la que es normal en los países con sistemas públicos, el control del gasto está más diluido y no se incorpora como una prioridad por muchos de los actores principales.
Las características del mercado sanitario norteamericano son objeto de análisis especializado constante y aportan explicaciones –generalmente parciales– que buscan las razones que estarían detrás de los incrementos que año tras año se vienen produciendo: costes de investigación e incorporación de nuevas técnicas y nuevas tecnologías; costes derivados de una actividad intensiva en la utilización de mano de obra especializada en un país en el que este factor supone unas cargas especialmente elevadas; deficiencias en el funcionamiento del mercado (situaciones monopolísticas como las de la patente de algunos medicamentos u oligopolios como los de muchos hospitales locales que no operan en situación de competencia); el papel jugado por los profesionales de la medicina que pueden llegar a ser a la vez proveedores de los servicios e inductores de la demanda; el fenómeno creciente de la exigencia de responsabilidades médicas y el coste de su aseguramiento; la peculiaridad de tratarse de un mercado en el que los servicios son pagados por un tercero (asegurador público o privado); un sistema fiscal que no limita las cuantías que por gastos médicos se pueden deducir empresarios y trabajadores y que estaría favoreciendo la elevación de costes, son algunas de las más relevantes.
A pesar de contar con servicios punteros mundialmente, la ineficiencia del sistema para atender a la sociedad en su conjunto se manifiesta en un gran número de indicadores registrados por la Organización Mundial de la Salud (OMS). Hay incluso quien mantiene que el liderazgo mundial en investigación biomédica es difícilmente compatible con un sistema de cobertura universal que produce desincentivos para la innovación. Los sistemas públicos tenderían así a presionar a las empresas para que reduzcan beneficios, lo que supone una desincentivación de la innovación.
Así, mientras el gasto sanitario por persona (5.700$ año) y el porcentaje de gasto sobre el PIB (superior al 16%, muy por encima del de cualquier otro país y cuya diferencia sigue aumentando. El gasto ha crecido más de un punto porcentual anual en la última década) son los más elevados en todo el mundo, EEUU ocupa el puesto número 44 en médicos por persona, el 50 en camas hospitalarias por persona, el 34 en tasa de mortalidad infantil, el 29 en tasa de mortalidad materna en el parto y el 30 en esperanza de vida de las mujeres (28 en hombres). Era el número 1 en esperanza de vida de mujeres que hubieran cumplido los 65 años y en la actualidad ocupa el vigésimo puesto.
Por último, otro problema general, como es el del envejecimiento, viene a agravar el panorama a futuro. Ello supondrá que los estadounidenses mayores de 65 años pasarán de ser el 12% del total de la población (en 2000) al 20% en 2030. Según la Oficina Presupuestaria del Congreso (Congressional Budget Office) el gasto federal en el programa MEDICARE ascenderá del equivalente del 2,4% del PIB en 2003 al 8,3% en 2050. El organismo encargado del control y seguimiento de los programas públicos (Government Accountabilty Office) ha señalado ya que el gasto es insostenible a largo plazo y que añadiéndole el de pensiones de la Seguridad Social –lo que sería el gasto público en protección social en sanidad (MEDICARE y MEDICAID) y pensiones– supondría el 20% del PIB en 2050.
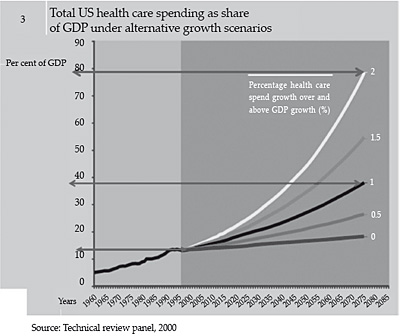
En la figura 26 se pueden ver los distintos escenarios del porcentaje del PIB americano destinado a cuidados de salud, con incrementos del 1% y 2%, respectivamente, del gasto sanitario anual con respecto al PIB. Con un incremento del 1%, el año 2075 el gasto en salud estaría por encima del 35% del PIB, cifra cercana al 80% con incremento del 2% anual, cifra por debajo del crecimiento anual actual.
Figura 26
4.3. REFORMA SANITARIA EN ESTADOS UNIDOS
Los intentos de reforma y de establecer un sistema de cobertura sanitaria universal en EEUU se remontan al año 1850, y han ido sucediéndose periódicamente a lo largo de la historia reciente, generalmente de la mano de proyectos o propuestas electorales presentados por el Partido Demócrata. La oposición a cualquier medida que pudiese identificarse con una «socialización» de la medicina fue el convincente argumento, en el que las asociaciones médicas encontraron una verdadera bandera, que hizo fracasar cualquier reforma hasta el año 1965, en que la asistencia sanitaria se fue organizando de manera voluntaria y gestionada por entidades sin ánimo de lucro que, a cambio de una aportación fija familiar, ofrecían servicios médicos. Los planes de instituciones como la Cruz Azul (Blue Cross) y el Escudo Azul (Blue Shield) se extendieron rápidamente.
|
Figura 27. Johson firmando el acuerdo
MEDICARE con Truman |
 |
La necesidad de una reforma a nivel sanitario no es algo nuevo en estas elecciones americanas; ya hace casi cien años que el presidente Theodore Roosevelt, en 1912, planteó por primera vez en la historia americana, la necesidad de crear un Seguro Nacional de Salud. Posteriormente, Franklin D. Roosevelt estudió la posibilidad de impulsar un programa nacional de seguros de salud en 1934 durante la Gran Depresión, siendo Harry Truman, el primer beneficiario de una tarjeta MEDICARE en el año 1965, figura 27, quien también propuso diferentes modelos de reformas sanitarias frustradas; Roosevelt al establecer la legislación de Seguridad Social y Truman tras la Segunda Guerra Mundial fracasaron, al igual que Kennedy en 1961, en sus intentos de legislar sobre la cuestión. Fue durante la presidencia de Lyndon B. Jhonson en 1965, cuando se reformó la normativa de seguridad social para crear los programas MEDICARE y MEDICAID. A partir de entonces, y con Nixon en 1973, se regularon las agrupaciones y mutualidades voluntarias para la prestación de servicios sanitarios contando con un trato fiscal favorable y que de manera creciente se han ido ocupando desde entonces de la gestión de la mayor parte de la sanidad. En 1976 Jimmy Carter prometió poner en marcha un sistema de seguros con cobertura universal, tema aparcado por la crisis económica; y Ronald Reagan sugirió limitar las desgravaciones fiscales por gastos médicos para intentar presionar los precios de los seguros a la baja y tampoco tuvo éxito, lo mismo que le sucedió a Bush padre poco tiempo después, y al entonces presidente Bill Clinton y su esposa la senadora Hillary en 1993, son algunas de las más importantes intentonas de reforma global y reformas parciales realizadas en el entorno americano. El presidente Clinton volvería a plantear la cuestión de la cobertura universal en su ambicioso Health Secure Plan que incluía también nuevas obligaciones para las empresas y complejos mecanismos regulatorios, pero la oposición republicana y la presión de las compañías de seguros hicieron fracasar las propuestas.
La última reforma importante del sistema, anterior de la reciente de Barack Obama, fue en el año 2003, año en que durante la presidencia de George W. Bush se aprobó la incorporación de la prestación farmacéutica al programa MEDICARE. A lo largo de sus dos mandatos presidenciales Bush insistió en la idea de crear cuentas de ahorro destinadas al gasto sanitario que tuvieran fuertes incentivos fiscales, como mecanismo para ayudar a extender la cobertura mediante seguros privados.
Ha habido propuestas de reformas sanitarias a nivel nacional, pero el sistema político norteamericano exige que una reforma legal de este tipo consiga el acuerdo entre los partidos demócrata y republicano obteniendo mayorías suficientes tanto en la Cámara de Representantes como en el Senado y la posterior aprobación presidencial, habiéndose realizado reformas sanitarias parciales en diversos Estados. El primer Estado que aprobó una amplia extensión de la cobertura de la asistencia sanitaria fue Massachusetts, de mano del gobernador republicano Mitt Rommey, quien acordó con la mayoría parlamentaria de la Cámara estatal (demócrata) un plan que combinaba reformas del mercado de seguros, subsidios gubernamentales y obligatoriedad. Mediante dicho Plan Massachusetts, todos los residentes del Estado debían tener un seguro sanitario o pagar una multa de 1.000 $. Las personas con ingresos anuales de hasta tres veces el límite federal de pobreza (un poco menos de 60.000 $ anuales para una familia de cuatro personas) recibían ayudas públicas para pagar el seguro. Las empresas con más de diez trabajadores en plantilla tenían que dar cobertura sanitaria a los mismos o pagar una contribución al Estado de 295 $ por trabajador y año. Una caja de compensación se encargaba de facilitar seguros sanitarios a precios bajos y las personas que contrataban seguros sanitarios podían desgravarse fiscalmente parte de su coste, posibilidad hasta ahora limitada a los empresarios. Massachusetts es un Estado pequeño, con un elevado nivel de vida y un reducido número de personas sin cobertura sanitaria (menos del 10%) y con unas saneadas cuentas públicas, por lo que, en cierto sentido, la reforma fue relativamente fácil. El gobernador de California, el también republicano Arnold Schwarzenegger, puso en marcha un plan similar, pero necesitando un significativo apoyo del presupuesto federal (cinco mil millones de dólares anuales de un gasto previsto de doce mil) para dar cobertura a los más de 6,5 millones de personas que viven en el Estado (20% de la población). Este plan, inspirado en el modelo de
Massachusetts se financiaría además de con la ayuda federal con un conjunto de impuestos sobre los empresarios y hospitales. El Estado de Pennsylvania, Vermont y Maine desarrollaron proyectos similares. Otros Estados como Illinois y Tennessee también desarrollaron planes menos ambiciosos comprometiéndose a extender la cobertura sanitaria a todos los niños residentes en sus respectivos territorios.
La reclamación más o menos permanente de una reforma sanitaria global y universal a toda la población americana con la ampliación de la cobertura sanitaria, es y ha sido algo habitual en muchas de las organizaciones civiles y sociales más importantes americanas, como la coalición Divided we Fail (Divididos fracasamos), impulsada por la «Asociación de Personas Retiradas» (AARP), la organización civil mayor de EEUU, que cuenta con más de 35 millones de afiliados y que es el grupo de presión e influencia mayor en los asuntos de envejecimiento; también el mayor sindicato del sector servicios el Service Employees Internacional Union, una de las pocas organizaciones sindicales que está registrando crecimiento en su número de afiliados, ha reclamado la reforma sanitaria; y una importante asociación de directivos de grandes empresas Business Roundtable asimismo exige dicha reforma como algo urgente para la sociedad americana; otra coalición denominada Health Coverage Coalition for the Uninsured (Coalición para la Cobertura Sanitaria para los no asegurados) coalición, de la que forman parte 16 organizaciones mayoritariamente pertenecientes o relacionadas con el sector sanitario o su aseguramiento, junto a AARP, o la Cámara de Comercio, organizaciones como la American Medical Associationo las grandes aseguradoras médicas que, tradicional e históricamente, han sido los grandes enemigos de cualquier actuación pública sobre la cuestión.
En el proyecto de reforma, Obama-Biden, se habla de un plan de reforma con dos objetivos claramente definidos: por un lado, reducir los costes en materia sanitaria y, por otro, asegurar una cobertura sanitaria accesible y asumible por todos los ciudadanos norteamericanos, creando un sistema de protección social mixto entre el modelo Von Bismarck, modelo alemán, en el que la fuente de financiación son las propias contribuciones de los empresarios y trabajadores mediante el pago de primas variables de protección; y el modelo Beveridge, modelo inglés de finales de la Segunda Guerra Mundial, punto de partida del Estado del Bienestar, en el que la financiación se realiza enteramente por vía tributaria; modelos ambos existentes en la actualidad en la mayoría de los países de la OCDE.
Ya durante las elecciones presidenciales, en las campañas electorales de los dos partidos, se afirmaba que uno de los retos más importantes, difícil, y necesario que iban a tener que afrontar tanto el Senador John McCain (partido republicano, conservador), como el Senador Barack Obama (partido demócrata), al acceder a la presidencia de los EEUU, era abordar el tema de la «Reforma Sanitaria en EEUU».
De acuerdo con el último informe publicado por la Oficina del Censo de EEUU,
4,5 millones de americanos se encuentran sin ningún tipo de cobertura sanitaria. Por otro lado, el acceso a algún tipo de seguro médico en EEUU, cada vez es más difícil y económicamente más gravoso para los ciudadanos y empresarios. Desde el año 2001 las primas familiares para la cobertura sanitaria se han visto incrementadas en un 78%. Muchos millones de americanos pagan actualmente cantidades excesivas y totalmente desproporcionadas por una asistencia sanitaria de baja calidad y escasa. Además, diariamente, decenas de miles de americanos, en el último informe 14.000, se ven obligados a vender sus propiedades y/o a reducir de manera drástica su calidad de vida para poder afrontar los gastos sanitarios ocasionados por alguna enfermedad.
Actualmente en EEUU un 15% de los ciudadanos no tienen cobertura alguna sanitaria; 53% tienen contratado un seguro que les proporciona la empresa, seguro que pierden si van al paro; el 27% tiene un seguro subvencionado por el gobierno para determinados grupos de población (niños, veteranos de guerra, jubilados y discapacitados) y el 5% restante tienen un seguro médico privado sin ningún tipo de ayuda, estatal o empresarial.
La reforma propuesta durante la campaña electoral por el Senador McCain consistía en la restauración del control individual del riesgo por parte del ciudadano, de manera que cada ciudadano americano recibía un crédito de 2.500 $, recibiendo cada unidad familiar un crédito de 5.000 $, para la compra de un seguro sanitario a su elección, de manera que si el individuo o familia se acoge a un plan menos costoso, la diferencia se incorporaría en una cuenta HSA, de ahorro en salud. McCain aborda en su programa el problema de la imposibilidad de cobertura sanitaria actual en pacientes de alto riesgo o con preexistencias, mediante el establecimiento a nivel de los diferentes Estados de un Plan de Acceso Garantizado (GAP), mediante la creación de una corporación nueva sin ánimo de lucro.
McCain también propone en su programa una reducción de costes en materia sanitaria mediante reducción en el coste de los medicamentos, con la introducción precoz de medicamentos genéricos en el mercado y la importación de medicamentos. McCain habla de reducir las patologías crónicas, una de las mayores fuentes de gasto del sistema, mediante medidas preventivas, chequeos y el desarrollo de culturas saludables. También habla, para reducir el gasto, de la potenciación de las Clinical Retail, clínicas rápidas y baratas, para el diagnóstico y tratamiento de las patologías más básicas, en lugares públicos de gran afluencia de personas como los centros comerciales. McCain también habla en su programa de incentivos médicos, mediante la adecuación de protocolos seguros y la creación y seguimiento de Guías Clínicas adecuadas.
Por otro lado, Barack Obama enfoca su programa de reforma en asegurar el acceso al sistema sanitario a todos los ciudadanos americanos (universalidad); mejorar la calidad
asistencial (todos los años mueren más de 200.000 americanos en los hospitales como consecuencia de errores médicos); y reducir costes asistenciales. Obama habla de un Plan de Salud Nacional disponible para todos los americanos, incluso para aquéllos con patología previa (preexistencias). Obama incluye en su programa la salud mental; y aporta subsidios, préstamos estatales a muy bajo coste, para aquellos ciudadanos que no tengan los medios económicos suficientes para afrontar el pago de las primas de seguro médico.
Barack Obama propone también una reforma del mercado asegurador privado, introduciendo un nuevo modelo de aseguramiento público dentro del mercado de seguros privado, acotando de esta manera las reglas del mercado asegurador privado, con la implantación de nuevos estándares de calidad y eficiencia y de mantener unas primas estables. Obama también establece la necesidad de creación de créditos estatales blandos para los pequeños empresarios. En el plan de Obama, asimismo, se ofrece de manera gratuita una cobertura sanitaria «pediátrica» hasta los 25 años. Obama en su plan habla de la calidad y de la necesidad de reducción de costes, con la integración y coordinación entre los distintos niveles asistenciales y la aplicación de nuevos Sistemas de Gestión de Enfermedades (Disease Management). El plan de Obama también coincide con el de McCain en la necesidad de importar medicamentos y en el incremento del uso de fármacos genéricos y en la educación sanitaria.
Como vemos, ambos planes de reforma, tanto del partido republicano como del partido demócrata, tienen puntos coincidentes y sólo se diferencian en el cómo alcanzar dichos puntos a lo largo del plan de trabajo. En el plan de reforma conservador, McCain aboga por la libertad del individuo y su responsabilidad (valor cultural muy arraigado en la sociedad americana); y en el plan Obama, por el contrario, se aboga más por la intervención estatal, la intervención del gobierno, creando un SNS y obligando al sector privado, a las compañías de seguros privadas a participar con unos estándares acordes a dicho Plan Nacional; es decir, aboga por un mayor intervencionismo estatal e interferencia en el sector privado.
Con el acceso al poder, y a la presidencia de los EEUU del candidato demócrata, el presidente Barack Obama inició en febrero de este año la reforma más importante y difícil que hasta el momento haya comenzado un presidente americano, la creación de un SNS, al estilo del National Health Service del Reino Unido, aunque con grandes diferencias destacables; un SNS al alcance de todos los ciudadanos americanos; y no como ahora en que sólo los pobres de solemnidad, los ancianos mayores o iguales de 65 años, los pacientes con insuficiencia renal crónica en programa de diálisis o aquellos pacientes en lista de espera para trasplante renal, los inválidos y los veteranos de guerra están protegidos parcialmente por el Estado mediante dos programas sanitarios, MEDICARE (mayores de 65 años y enfermos renales) y MEDICAID (pobres, niños e inválidos).
|
Figura 28
|
 |
|
Figura 29
|
 |
En resumen, el Plan Obama se basa en ofrecer una mayor estabilidad y seguridad en materia sanitaria a la población americana. Para aquellas personas con un seguro en la actualidad, el Plan Obama les ofrece la no existencia de preexistencias; limitación en los incrementos anuales de la cuantía de las primas de la póliza de seguro por razones de sexo o de edad; evitar anulaciones en caso de enfermedad por razones de preexistencias previas demostradas posteriormente; eliminar los cargos extra por realización de chequeos como medicina preventiva (figura 28). Asimismo, para aquellas personas sin seguro médico concertado en la actualidad habla de la creación de un nuevo mercado asegurador público; de ofrecer ayudas a los empresarios y trabajadores, para la concertación de seguros médicos; creación de un nuevo seguro médico «público» más barato; y creación de un nuevo seguro a bajo precio para aquellas personas con preexistencias declaradas (figura 29). Según Obama, el nuevo Plan de Reforma «no va a costar nada» y se financiará con reformas de incentivos a los médicos y hospitales en razón de la mejora de la calidad y la creación de comisiones técnicas para la lucha contra el fraude (figura 30).
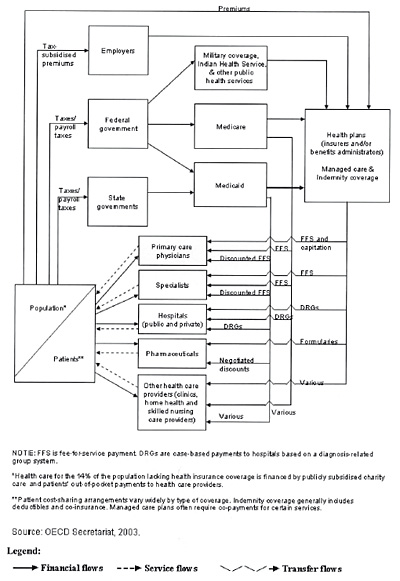
La reforma sanitaria iniciada mediante el plan de reforma sanitaria Obama/Biden, es una reforma totalmente necesaria tanto desde el punto de vista ético y moral, como desde el punto de vista social y cómo no, desde el punto de vista económico y fiscal, con el objetivo de asegurar la sostenibilidad del sistema sanitario americano, sistema que actualmente gasta al año 2,4 billones de dólares en materia sanitaria, cantidad que equivale al 16,2% del GDP (Producto Interior Bruto americano), lo que constituye casi el doble de la media del gasto en sanidad de los países de la OCDE. En la figura 31 se puede ver el esquema de financiación actual del modelo sanitario americano. (Fuente: OECD Secretariat 2003).
Actualmente, las posibilidades de éxito de la reforma son muchas; primero, por la coincidencia en la mayoría de los puntos de los dos programas de reforma y, por otro lado, debido a la crisis económica americana y a la imperiosa necesidad de recortar gastos en materia sanitaria.
De entrada Obama cuenta con 624.000 millones de dólares americanos para poder afrontar los inicios de esta reforma sanitaria; reforma que va a combinar modelos europeos de aseguramiento social como el modelo Von Bismarck y el modelo Beveridge de responsabilidad del gobierno; de responsabilidad estatal con participación muy directa del sector privado, es decir, mediante un modelo mixto combinado de financiación pública y privada con herramientas de gestión privadas: mercado interno tipo Enthoven; competencia pública (Saltman, Van Other); y estado gerencial (financiación pública y provisión mixta).
|
Figura 30
|
 |
Sería absurdo y dramático al mismo tiempo que un Estado como el Americano, la mayor potencia actual del mundo, que se ha gastado recientemente dos billones de dólares para el reflote de su economía, seriamente dañada por la crisis financiera internacional, no lograra esta reforma tan necesaria y que va a costar al país menos de lo que se ha gastado en la guerra de Irak o de Afganistán.
Las únicas diferencias existentes entre ambos partidos para poder afrontar la reforma con garantías de éxito radican en la necesidad o no de la creación de un Plan Público de Salud que financie de manera paralela y alternativa al sector privado (intervencionismo estatal), y en la manera de evitar que una reforma tan importante como ésta, cuyo coste estimado es de 1,5 billones de dólares en 10 años, no lleve a la quiebra económica a la nación americana.
Muchos ciudadanos americanos tienen miedo al cambio; no sólo por las dudas de su posibilidad de financiación, sino porque aunque sean conscientes de las carencias actuales del sistema, no están convencidos de las bondades de los modelos y sistemas sanitarios existentes en los países europeos desarrollados y en los países de la OCDE; modelos considerados por muchos ciudadanos, sobre todo los republicanos, como «medicina socializada» o «chocolate para todos», con sus problemas inherentes de masificación, pérdida de calidad, no posibilidad de elección de médico y Centro hospitalario y unas listas de espera, tanto diagnóstica como terapéutica exageradas; considerando esta socialización como un ataque a la libertad individual del individuo, cultura tan arraigada en el pueblo americano.
Figura 31. United States: Financing of health care, 2003
Barack Obama, como presidente de EEUU, defiende su plan de reforma sanitaria que considera crucial para poder recuperar la economía americana dañada por la reciente crisis financiera, aduciendo que las dos terceras partes de los costes de implantación del programa saldrán del dinero destinado en la actualidad para la financiación de los dos programas federales americanos, MEDICARE y MEDICAID, mal gestionados.
Realmente el reto Obama en estos momentos de Segunda Gran Depresión económica americana y con el horizonte de la insostenibilidad económica del sistema sanitario actual americano, es vital para poder seguir situando a EEUU en la cabeza, como líder mundial y gran potencia económica o pasar a ser un país más, dentro del nuevo panorama que se está gestando a nivel mundial con países emergentes como China, Brasil e India.
Actualmente, EEUU gasta más que cualquier otro país del mundo en salud y según estimaciones del Consejo de Asesores Económicos de la Casa Blanca, los gastos en salud, que actualmente representan el 16,2% del PIB del país, de seguir con la tendencia actual de crecimiento se situaría superior al 24% en el año 2040.
Barack Obama, después de 12 meses de su victoria electoral, el 4 de noviembre y de 10 meses de la toma de posesión como presidente, el 20 de enero; de ser galardonado con el Premio Nobel de la paz este año y de lograr sacar a la nación americana, al país del Yes We Can, de la recesión económica actual, no logra quitar el escepticismo y unir a la sociedad americana, teniendo en contra además de al partido republicano y a la derecha más dura norteamericana, que le tildan de socialista y marxista, al ala izquierda de su partido, los más progresistas que no ven con buenos ojos sus flirteos con los halcones del pentágono y la escalada militar en Afganistán, y su poca convicción en la lucha contra el cambio climático.



