1.1. ESCENARIO GENERAL DE INFORMATIZACIÓN EN SANIDAD
La informatización en el terreno de la sanidad ha sido notable en los últimos años, algo que se ha hecho patente en la implantación de sistemas de gestión en los centros sanitarios, los sistemas de información hospitalaria, las aplicaciones para la atención primaria, los sistemas de imagen médica, los sistemas de gestión de pruebas de laboratorio, telemedicina, etc. A pesar de ello, si comparamos este sector con otros sectores de la economía durante un periodo amplio de tiempo, la inversión en tecnologías de la información ha sido menor y lo ha sido de forma continuada; en efecto, podríamos decir que dicha inversión se ha mantenido constante 1 en un valor que se sitúa entre el 1 por 100 y el 2 por 100 del gasto total no incrementando con el paso del tiempo y habiéndose concentrado fundamentalmente en infraestructura (equipamiento, comunicaciones y sistemas de gestión) quedando relegados los aspectos clínicos; en efecto, según el informe HINE 2 en el año 2005 sólo el 18 por 100 de los hospitales europeos disponían de adecuados sistemas de información clínica mientras que los sistemas de gestión estaban presentes en el 98 por 100 de ellos.
Este porcentaje del gasto es muy inferior al dedicado por otros sectores igualmente intensivos en el uso de información como son las operadoras de telecomunicaciones, la banca, el transporte de mercancías o la fabricación de productos manufacturados quienes se han beneficiado de incrementos de productividad gracias a la aplicación de las nuevas tecnologías 3. Como consecuencia de este menor uso de las tecnologías de la información se estiman unas ineficiencias y redundancias en el sector sanitario que representan entre el 25 por 100 y el 40 por 100 de los costes totales incurridos 4.
Distintos son los motivos de esta falta de inversión; entre ellos se encuentra la fragmentación de la provisión de servicios sanitarios, múltiples organizaciones gestionadas de forma independiente frecuentemente con un tamaño insuficiente para hacer frente a los costes necesarios; adicionalmente, podemos citar la divergencia que se produce en cuanto al retorno de la inversión en tecnologías de la información, por cuanto los organismos que deben afrontarla (centros sanitarios) no son los beneficiarios directos (financiadores del sistema sanitario). Otro aspecto relevante es la aceptación de la informática entre los profesionales de la salud que podríamos definir como desigual, dependiendo del grado de formación en el uso de las nuevas tecnologías, la edad o la experiencia previa al respecto.
A modo de resumen, podríamos decir que el escenario actual presenta un gran potencial en cuanto a la aplicación de las tecnologías de la información, en particular, desde una perspectiva integradora como es la sostenida por la historia de salud de ámbito regional o nacional. Así es, numerosos estudios destacan los beneficios potenciales de la creación de una historia de salud del ciudadano, destacando entre ellos el relativo a los Estados Unidos 5 que estima unos ahorros potenciales de 78.000 millones de dólares, es decir, el 5 por 100 del gasto sanitario total del país, si se produjese una implantación a escala nacional de la historia de salud.
1.2. CONVENIENCIA DE INFORMATIZACIÓN EN LA ATENCIÓN SANITARIA
La actividad clínica, en cierto modo, podría resumirse como una sucesión de toma de decisiones que afectan al estado de salud de los pacientes. Así es, en cualquier proceso asistencial, los profesionales de la salud deben enfrentarse continuamente a situaciones en las que deben decidir cómo proceder basándose en la información disponible en el momento y en el lugar en el que el paciente se encuentre. Sin embargo, habitualmente no toda la información que podría ayudar en dicha toma de decisiones está disponible con la suficiente inmediatez y cercanía. Efectivamente, aunque los sistemas sanitarios recogen una gran cantidad de datos sobre los procesos curativos de los ciudadanos, frecuentemente dicha información se encuentra registrada en diversos soportes independientes (soporte papel, informático y de imagen). Este efecto es más notable si lo abordamos desde el punto de vista nacional o regional, ya que nos encontraremos ante un conjunto de historias clínicas en papel e imagen y datos informatizados en sistemas no integrados. Las implicaciones de esto último no son despreciables por cuanto aunque las organizaciones sanitarias disponen de una gran cantidad de información útil para atender al ciudadano, no siempre pueden ponerla a disposición del profesional en el momento y en el lugar en que sería más útil. En resumen, podríamos decir que el escenario general de los datos de salud del ciudadano se caracteriza por la fragmentación, la dispersión y la falta de estandarización.
Figura 1. Fragmentación de los sistemas de información sanitaria
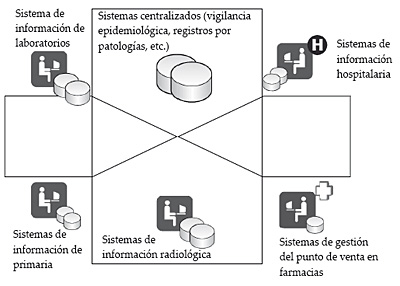
Esta fragmentación influye en la provisión del servicio, especialmente en la calidad de la prestación que perciben los ciudadanos. A modo de ejemplo, si se analiza el tratamiento farmacológico del paciente 6 se observan errores en todas las etapas del proceso, siendo mayor la incidencia en el momento de la prescripción y la dispensación. Muchos de estos errores son evitables introduciendo los sistemas de información en procesos asistenciales tales como las ayudas al diagnóstico y la prescripción. Una vez materializado un error en el proceso asistencial, por otra parte, su detección y trazado son mucho más complejos en un modelo basado en el uso de papel 7.
Otro aspecto en el que los sistemas de información tienen una especial incidencia es la continuidad asistencial, dado que permiten superar las barreras impuestas por los propios niveles sanitarios y sus diferentes culturas organizativas. Así es, ya que las denominadas historias de salud del ciudadano, como veremos más adelante, permiten disponer de información condensada y clasificada del paciente independientemente del lugar en el que se consulten, ya sean centros de atención primaria o complejos hospitalarios; de esta forma, se construye una cultura de cooperación entre niveles asistenciales evitando la repetición de pruebas diagnósticas o exámenes complementarios. Como vemos, esto no sólo tiene consecuencias para la salud de los ciudadanos sino que también las tiene desde el punto de vista económico 8.
Los profesionales de la salud, por su parte, se benefician de las mejoras en los procesos administrativos, especialmente si se centran en su capacidad para atender mejor a sus pacientes. Éste es un aspecto en el que incide notablemente la denominada «receta electrónica» que permite reducir el número de consultas, especialmente, de pacientes crónicos, permitiendo a los sistemas sanitarios dedicar más tiempo a los pacientes que realmente acuden por motivos de salud, ya no por motivos administrativos 9.
Adicionalmente, las organizaciones sanitarias son muy complejas dada su dimensión en cuanto a profesionales, centros, pacientes y la casuística de enfermedades que deben tratar. Ante ello, los gestores de los diferentes niveles asistenciales, presentan unas necesidades y características distintas en cuanto al análisis y disponibilidad de la información para la gestión y la toma de decisiones. Eso es, ya que cada nivel asistencial presenta una serie de requisitos particulares de información en función de sus objetivos y su actividad principal. Hoy en día, estas necesidades no pueden ser satisfechas si no es mediante la introducción de sofisticados mecanismos de análisis de los datos, sustentados en sólidos sistemas de información implantados en toda la organización sanitaria.
1.3. CONVENIENCIA DE UNA HISTORIA DE SALUD REGIONAL O NACIONAL
Una historia de salud de ámbito nacional o regional, independientemente de cómo sea construida, es una herramienta muy útil para la atención sanitaria coordinada en un ámbito territorial amplio como es una región o un Estado. Tanto a nivel regional como nacional e incluso europeo, los sistemas sanitarios están desarrollando iniciativas para la creación de historias de salud del ciudadano, los denominados Electronic Health Records (EHR), cuya finalidad es proporcionar información esencialmente clínica a los profesionales de la salud que, eventualmente, puedan prestar atención al ciudadano, es decir, soportar la continuidad asistencial y la coordinación entre profesionales y centros de los sistemas sanitarios.
En función de su orientación y el detalle de información, podemos encontrar dos tipos de historias de salud. Las historias de salud que podríamos denominar «detalladas», ya que contienen información pormenorizada de los episodios clínicos del ciudadano, sus correspondientes exámenes y pruebas complementarias e imágenes médicas digitales; por otra parte, se encuentran las denominadas historias de salud resumidas. Estas últimas están conformadas por una serie limitada de datos cuya finalidad es proporcionar información esencialmente útil en episodios de atención sanitaria no planificados (urgencias) y consultas que se celebren en otros sistemas sanitarios en los que el ciudadano se encuentre desplazado. La información que pueden recoger estas historias resumidas puede ser la siguiente:
- Información administrativa que permita identificar al ciudadano/paciente.
- Alergias.
- Contraindicaciones a fármacos.
- Antecedentes personales.
- Problemas graves de salud o enfermedades crónicas.
- Diagnósticos relevantes.
- Tratamiento en vigor.
- Etcétera.
Como veremos más adelante, podríamos decir que la historia detallada ha sido desarrollada en sistemas integrados de información de salud mientras que la historia resumida es construida a partir de los datos registrados en distintos sistemas de información origen.
Por otra parte, la historia de salud presenta una serie de ventajas que se pueden resumir en los siguientes puntos. Lógicamente, cuanto mayor sea el detalle proporcionado, más se manifestarán sus beneficios.
- Facilitar la continuidad asistencial y la coordinación entre profesionales del sistema sanitario.
- Reducir errores por la ausencia de información en el momento y lugar en que es requerida.
- Incrementar la confiabilidad de la información compartida entre los profesionales del sistema sanitario.
- Evitar la duplicidad de datos y las posibles inconsistencias, lo que tiene consecuencias no sólo desde el punto de vista clínico sino también económico.
- Mejorar la eficiencia en el uso de los recursos sanitarios 10, 11.
- Incrementar la confianza del ciudadano/paciente siempre que se le permita consultar su propia historia y los profesionales que acceden a ella.
1 Market Analysis on the emerging European Health Telematics Industry. On assignment of European Commission-Directorate General Information Society.
2 Health Information Network Europe (HINE) report. 2006. European eHealth forecast.
3 Anthony, G. Bowler.: The Diffusion and Value of Healthcare Information Technology.
4 Proctor, P., Reid, W., Dale Compton, Jerome, H., Grossman, and Gary Fanjiang. «Building a Better Delivery System: A New Engineering/Health Care Partnership. Committee on Engineering and the Health Care System». National Academies Press, 276, 2005.
5 Jan Walker, Eric Pan, Douglas Johnston, Julia Adler-Milstein, David W. Bates, and Blackford Middleton. The Value of Health Care Information Exchange and Interoperability. Health Affairs. 19 January
2005.
6 Philip Aspden, Julie Wolcott, J., Lyle Bootman, Linda R. Cronenwett. Preventing Medication Errors. Institute of Medicine.
7 Barry R. Hieb. «Patient Safety Emerges as a Priority for Healthcare IT Departments». Gartner Group.
8 Toward High-Performing Health Systems OECD, 2004.
9 La prescripción y dispensación electrónicas de fármacos. Servicio Andaluz de Salud e Indra. 2007.
10 Marc Suhrcke, Martin Mckee, Regina Sauto Arce, Svetla Tsolova, Jørgen Mortensen. European Commission: The contribution of health to the economy in the European Union. Office for Official Publications of the European Communities, 2005.
11 eHealth is worth it! Information and communication technologies for better healthcare. Case studies. European Commission.



