Las telecomunicaciones han sido utilizadas en sanidad desde su creación. El telégrafo, el teléfono, la radio, la televisión, los enlaces por satélite… se han usado desde su aparición para llevar asistencia sanitaria allí donde la distancia y las condiciones geográficas hacían muy difícil la atención a pacientes que lo requiriesen. Por ejemplo, en barcos en alta mar, en plataformas petrolíferas, en catástrofes, en guerras… Esta utilización de las telecomunicaciones adoptó el término telemedicina.
3.1. CONCEPTO
En la década de los noventa los sistemas sanitarios necesitaban nuevas formas de organización y buscaban alternativas a los modos tradicionales de proporcionar servicios sanitarios, intentando dar respuesta a las exigencias de satisfacer una mayor demanda de dichos servicios, con mejor calidad, y compatible con las limitaciones existentes de recursos.
Las TIC, como ya hemos visto, se han convertido en el soporte eficaz del cambio suministrando herramientas muy poderosas que hacen viable modelos organizativos donde el paciente es el eje de todas las actuaciones tales como la equidad en el acceso, la continuidad asistencial o el acercamiento de la atención a su entorno 33.
Todo ello nos hace aceptar como definición de telemedicina la que hace la Organización Mundial de la Salud:
«El suministro de servicios de atención sanitaria, en los que la distancia constituye un factor crítico, por profesionales que apelan a las TIC con objeto de intercambiar datos para hacer diagnósticos, preconizar tratamientos y prevenir enfermedades y heridas, así como para la formación permanente de los profesionales de atención de la salud y en actividades de investigación y evaluación, con el fin de mejorar la salud de las personas y de las comunidades en que viven».
Pero la evolución de las nuevas tecnologías y de las herramientas propias de la nueva sociedad de la información, permiten aplicar los conceptos de globalidad e interoperabilidad a las organizaciones sanitarias, dando lugar a nuevos entornos organizativos y de trabajo en los que el concepto de telemedicina asociado exclusivamente a superación de barreras geográficas pierde vigencia.
En este nuevo escenario la telemedicina significa la posibilidad de tratamiento globalizado de todo el proceso de atención sanitaria (procedimientos administrativos, diagnóstico, tratamiento, gestión de datos clínicos, formación, educación sanitaria…), utilizando redes de comunicación y sistemas interoperables de información. Algunos en este contexto, prefieren utilizar el término eHealth, eSalud, Salud digital o telesalud 34, 35.
Con esta concepción los servicios que engloba la telemedicina se podrían resumir así:
- Asistencia remota. Uso de sistemas de telecomunicación para proporcionar asistencia médica a distancia.
- Consulta/diagnóstico. Consultas a otros médicos u hospitales para hacer un diagnóstico común.
- Monitorización/vigilancia. Capacidad de hacer un seguimiento a un paciente a distancia a través de parámetros relacionados con un proceso asistencial (electrocardiogramas, insulina, nivel de oxigeno en sangre...), o bien realizar un estudio a distancia de la evolución de un paciente.
- Dando, todo ello, en el concepto clásico de telemedicina, los siguientes términos:
- Teleconsulta. Facilita el acceso al conocimiento y consejo del experto remoto.
- Trabajo cooperativo. Red de grupos de profesionales que comparten recursos de conocimiento, bases de datos e información para ayuda en toma de decisiones.
- Telepresencia. Asistencia de un profesional sanitario remoto a un paciente, como, por ejemplo, en el caso de telediagnóstico mediante sistemas de videoconferencia en tiempo real.
- Telemonitorización. Vigilancia remota de parámetros fisiológicos y biométricos de un paciente (telemonitorización fetal de embarazadas de alto riesgo, deportistas de riesgo, pruebas cardiológicas, estudio del sueño…).
- Teleasistencia. Provisión de cuidados de salud a pacientes en condiciones de vida diaria, como en el caso de ancianos que viven en su hogar. Normalmente es interactiva, e incluye telealarmas como detectores de inundación, presencia, agua, gas, etc.
- Telecirugía. Que cuenta con un número creciente de realizaciones experimentales haciendo un uso importante de telerrobótica, visión artificial y realidad virtual. (Septiembre de 2001 primera intervención quirúrgica transatlántica realizada por un cirujano manipulando, remotamente desde Nueva York, el brazo de un robot situado en un quirófano de Estrasburgo para extraer la vesícula biliar de un paciente de 68 años, a 14.000 Km de distancia).
- Gestión de paciente y administración. Gestión de procesos administrativos en el entorno sanitario.
- Por ejemplo, pedir hora para consulta, en el caso del paciente, y, en el caso del profesional, acceder al historial clínico del paciente o resultados de pruebas.
- Formación e información a distancia del profesional sanitario.
- Información sanitaria a la población. Se pretende informar y divulgar temas de interés para la salud de la población en general. Campañas de prevención contra el SIDA, exposición al sol, beber en épocas calurosas, apoyar el autocuidado...
Como podemos observar, la telemedicina no es un elemento tecnológico sino la nueva manera de hacer y organizar la provisión de servicios sanitarios. La tecnología únicamente es una herramienta y como tal debe ser valorada; no todo lo que es técnicamente posible, resulta necesario o añade valor a la organización sanitaria. De aquí una gestión eficiente de las tecnologías en sanidad, que introduzca las que respondan a necesidades reales o carencias del sistema.
3.2. REPERCUSIÓN DE LA TELEMEDICINA EN LA GESTIÓN HOSPITALARIA
Los cambios tecnológicos influyen y se imbrican en los cambios organizativos y de concepción de los servicios sanitarios. Es evidente que los recursos tecnológicos que exhiben los hospitales de hoy día son muy diferentes a los de hace apenas 10 años. Ligado a la evolución general de la sociedad, se están planteando propuestas de rediseño de las instituciones sanitarias como empresas basadas en el conocimiento haciendo uso intensivo de tecnologías de información y desarrollando el trabajo en red con otros recursos sanitarios y los pacientes, no sólo en su área de adscripción geográfica sino hasta allí donde alcance la necesidad 36.
En los últimos años se han multiplicado los ejemplos de instituciones que han hecho énfasis en su carácter tecnológico con señas de identidad tales como hospital sin papeles, hospital digital u hospital interconectado. No se puede imaginar la sanidad del futuro sin una presencia creciente de soportes telemáticos y de telemedicina. De hecho, las TIC están en el núcleo de las estrategias de salud de los países avanzados y son uno de los tres factores de cambio principales junto con la genómica y el «consumerismo» (Movimiento social que busca defender los derechos de los consumidores) 37.
La telemedicina y la telemática sanitaria o la eSanidad, como lo queramos llamar, está teniendo una gran repercusión en la gestión de los hospitales. Prácticamente, la gestión hospitalaria tiene o tendría que estar en manos de las TIC, desde el HC, la gestión del paciente dentro del hospital, la coordinación entre los niveles asistenciales, la logística dentro del hospital con la gestión de compra, de stocks y el suministro en planta… Además, aunque sea lo más clásico, acercando a los pacientes a la asistencia hospitalaria como es el caso de la medicina rural, controlando a distancia pacientes crónicos, monitorizando a pacientes de riesgo, hospitalizando a pacientes en su hogar… Todo ello mejora la calidad de asistencia y reafirma el derecho de los ciudadanos a la igualdad asistencial. Al reducir estancias hospitalarias mejoramos la calidad de vida del paciente, reducimos las listas de espera, aumentamos la productividad de los profesionales sanitarios…
De todas maneras, por su relativa novedad, la práctica de la telemedicina no está definitivamente asentada ni integrada en los procedimientos habituales de las organizaciones hospitalarias. Algunas aplicaciones han alcanzado la madurez y demostrado su utilidad, mientras otras están emergiendo. Lo que sí está claro es que su implantación va a modificar escenarios y esquemas establecidos en la provisión de servicios de salud, y como se puede intuir por lo dicho antes, con importantes consecuencias estratégicas, organizativas y de gestión de los recursos.
Muchos aspectos relacionados con telemedicina o eSalud constituyen todavía incertidumbres o en el mejor de los casos están pendientes de ser evaluados definitivamente. En esta consideración, podemos incluir determinados aspectos tecnológicos, requerimientos de ancho de banda, estándares en tecnología o protocolos de transmisión; la evaluación de la efectividad y eficiencia de las prácticas de telemedicina, en comparación con las prácticas tradicionales; la aceptación de pacientes y profesionales. Así como todo lo relacionado al coste de implantación de estos servicios y las fórmulas de pago a los profesionales, o los diferentes aspectos legales relacionados con la seguridad, confidencialidad, acreditación, etc.
3.3. IMPLANTACIÓN DE UN SISTEMA DE TELEMEDICINA EN UN HOSPITAL
La implantación de los sistemas de telemedicina en los hospitales lleva el mismo camino que la implantación de la telemedicina propiamente dicha. Se han hecho varios estudios para saber cuál debería ser el camino a seguir y en dónde sería mejor aceptada. De todos es sabido que para introducir una nueva opción hay que empezar por donde los usuarios, los profesionales sanitarios y los destinatarios, pacientes, la consideren útil 38, 39.
Aunque la telemedicina en Estados Unidos es donde tiene mayor peso en su sanidad, nos ha parecido que por afinidad cultural y sociológica es mejor analizar en qué especialidades es más aceptada en la sanidad europea, tabla 2.
Tabla 2. Distribución de aplicaciones de telemedicina por especialidades en Europa
|
Especialidad
|
%
|
| Radiología |
16
|
| Cardiología |
11
|
| Atención primaria-especializada |
10
|
| Neuro-radiología |
8
|
| Patología |
8
|
| Dermatología |
7
|
| Cirugía |
6
|
| Otras |
34
|
Podemos ver que la especialidad que más incorpora la telemedicina es la radiología seguida por la cardiología. Otras por la dificultad tecnológica y el tema a tratar se alejan de la aceptación media como puede ser la cirugía.
Para estudiar, cómo y dónde, hacer la implantación de la telemedicina en España se llevó a cabo en 2000 una encuesta entre 98 expertos de nuestro entorno. Preguntados cuáles serían las aplicaciones con mayor potencial de crecimiento respondieron, según se muestra en la tabla 3, que el acceso a zonas remotas y aisladas, junto a las comunicaciones de atención primaria, con especializada y los sistemas para urgencias y emergencias sanitarias. En esta encuesta vemos una fuerte influencia de la sanidad y el sistema asistencial de Estados Unidos, lógico, por otro lado, por su gran desarrollo en comparación con los demás países.
Tabla 3. Aplicaciones médicas que se consideran con mayor potencial de crecimiento en España
|
Aplicaciones médicas
|
%
|
| Asistencia a centros penitenciarios |
64
|
| Segunda opinión |
72
|
| Comunicación entre profesionales |
76
|
| Formación continuada |
76
|
| Asistencia domiciliaria |
77
|
| Urgencias y emergencias sanitarias |
79
|
| Comunicación primaria-especializada |
85
|
| Acceso zonas remotas y aisladas |
88
|
Al igual que todos los países, la especialidad médica de mayor uso sería radiología seguida de dermatología y laboratorios, como podemos ver en la tabla 4. No olvidemos que en ese momento predominan principalmente los proyectos pilotos subvencionados por la administración española y la Unión Europea como elemento motor que es de la sociedad de la información, junto a la tele-administración y la teleenseñanza, cuyo fin es la implantación y desarrollo de las tecnologías específicas y, sobre todo, generar una cultura propicia a su extensión.
Tabla 4. Especialidades médicas de mayor utilización previsible de sistemas de telemedicina en España
|
Especialidades médicas
|
%
|
| Pediatría |
64
|
| Oftalmología |
64
|
| Oncología |
69
|
| Histología. Anatomía Patológica |
75
|
| Cardiología |
76
|
| Laboratorios |
81
|
| Dermatología |
82
|
| Radiología. Imágenes diagnósticas |
93
|
Las cuestiones tecnológicas influyen en la implantación puesto que un sistema de telemedicina es la provisión de servicios multimedia en red para asistencia sanitaria, involucrando la transferencia de audio, vídeo, imágenes fijas, gráficos, datos y textos entre lugares distantes comunicando pacientes, médicos, otros profesionales sanitarios e instituciones para el diagnóstico, tratamiento, consulta y educación continua. Lógicamente, las soluciones de la telemedicina presentan elementos peculiares derivados de su entorno de aplicación médico, así como la multiplicidad de actores involucrados y la variedad de escenarios de uso.
Cada aplicación tiene diferentes exigencias tecnológicas como se muestra en la tabla 5. Todo aquello que se hace en el momento, comunicación síncrona, requiere poner en común agendas pero sobre todo comunicaciones dedicadas con una calidad de servicio (QoS) alta. Por lo tanto, todo aquello que no necesita ser respondido inmediatamente, asíncrono, tiene unas exigencias en comunicaciones más aceptables, entre ellas las comunicaciones IP.
Las prestaciones de los sistemas de telemedicina dependen fundamentalmente de las infraestructuras de telecomunicación utilizadas. Como ya se ha visto, una característica importante es el ancho de banda cuyos requerimientos dependen de los tipos de señales a transmitir, su volumen, y los tiempos de respuesta requeridos. Los requisitos más exigentes están relacionados con la transmisión de las imágenes de alta calidad o de imágenes en movimiento.
Tabla 5. Requisitos típicos de comunicaciones para diferentes aplicaciones de telemedicina
|
Aplicaciones de telemedicina
|
Requisitos tecnológicos
|
| Tele-patología (asíncrona) | Alta resolución, baja velocidad |
| Tele-psiquiatría | Resolución media; vídeo interactivo a 384 Kbps (3 líneas de RDSI) |
| Tele-endoscopia | Alta resolución velocidad media-alta |
| Asistencia domiciliaria síncrona | RDSI, ADSL, Cable |
| Monitorización domiciliaria asíncrona | Telefonía básica, GSM, GPRS |
| Teleconsulta con buques | Enlace satélite. Banda ancha |
| Teloconsulta hospitalaria de campaña | Enlace satélite. Banda ancha |
Como se verá más adelante, un elemento que puede retrasar e incluso, en algunos casos, anular la implantación de la telemedicina en un hospital es la previa existencia de las infraestructuras en TIC en dicho hospital y en su entorno.
La experiencia muestra que una serie de elementos, no estrictamente técnicos, influyen en la realización efectiva de los beneficios potenciales de la telemedicina y que, básicamente, son aspectos organizativos y factores humanos. Hay que tener en cuenta que los sistemas de telemedicina constituyen innovaciones tanto para los proveedores de tecnología como para los usuarios finales (profesionales y organizaciones sanitarias). La implantación de estas innovaciones se produce siguiendo procesos dinámicos resultantes de la toma de decisiones de varios actores bajo la acción impulsora de elementos motivadores (tabla 6), que se enfrentan a condicionantes, resistencias, de muy diversa naturaleza (tabla 7). Este proceso no es pasivo y en él juegan diferentes conductas individuales e institucionales en distintos escenarios de asimilación, con la posibilidad de diversas estrategias de actuación por las instituciones y los proveedores de tecnologías.
Tabla 6. Factores impulsores más relevantes en España
|
Factores impulsores
|
%
|
| Sector sanitario privado |
68
|
| Profesionales sanitarios |
72
|
| Sector sanitario público |
74
|
| Sanidad/sociosanitario |
77
|
| Oportunidades Internet |
77
|
| Industria electromedicina |
77
|
| Industrias TIC |
83
|
| Mercado de telecomunicaciones |
87
|
Tabla 7. Barreras principales identificadas por los expertos en España
|
Barreras principales
|
%
|
| Estándares técnicos |
33
|
| Formación personal sanitario TIC |
47
|
| Seguridad de los datos |
59
|
| Aspectos legales y regulatorios |
63
|
| Infraestructuras telecomunicaciones |
67
|
| Viabilidad económica |
72
|
| Aceptación profesionales sanitarios |
76
|
| Falta normas protocolos trabajo |
87
|
Entre los factores que hay que considerar se encuentran el desarrollo de normas y protocolos de trabajo, la aceptación por los profesionales médicos, el desarrollo de modelos de explotación y financiación sostenibles, la organización y gestión de los servicios, los aspectos legales, las cuestiones de intimidad, seguridad y confidencialidad, la adecuación al cambio tecnológico, y la evaluación de los sistemas.
Un factor decisivo para la extensión de las aplicaciones de telemedicina lo constituye las capacidades de infraestructuras de telecomunicación. No hay duda que Internet representa un eje de actividades creciente que se está uniendo también al aprovechamiento de las telecomunicaciones móviles celulares y que está a la espera de la implantación o generalización definitiva de los sistemas de 3.ª generación, UMTS.
Atendiendo a la experiencia, se identifican como factores de éxito a las aplicaciones que están orientadas a satisfacer problemas sanitarios reales con el diseño centrado en los usuarios y con concepción de servicios.
En el abordaje de implantaciones de nuevos sistemas se deben evitar algunas trampas comunes tales como sobrevalorar las capacidades de la tecnología, infravalorar la complejidad técnica, los malentendidos sobre los resultados esperados, confundir investigación con implantación, subestimar los problemas del mundo real, fallar en la evaluación de avances futuros, e ignorar el poder del mercado.
3.4. HERRAMIENTAS DE LA TELEMEDICINA
Consideramos en este apartado aquellas técnicas o aplicaciones que intervienen directamente en el desarrollo de la telemedicina en el complejo sanitario actual.
3.4.1. Sistemas de videoconferencias
La videoconferencia permite a un grupo de personas ubicadas en lugares distantes llevar a cabo reuniones como si estuvieran todas en una misma sala. Los participantes se pueden escuchar unos a otros y pueden verse en vídeo.
Un sistema de videoconferencia es un servicio multimedia que permite la interacción entre distintos grupos de trabajo. El servicio consiste, básicamente, en interconectar mediante sesiones interactivas a un número variable de interlocutores, de forma que todos pueden verse y hablar entre sí.
Algunos ejemplos típicos de este servicio pueden ser:
- Reuniones de trabajo.
- Sesiones clínicas.
- Transmisión de seminarios y/o congresos.
- Intervención remota de conferenciantes en congresos.
Imágenes de documentos o archivos de ordenadores se pueden compartir también por todos los participantes. Un sistema de videoconferencia puede proveer de todas las opciones de presentación y de intercambio de información que son posibles en una reunión cara a cara. Se puede disponer de funcionalidades como:
- Presentaciones powerpoint. Un participante realiza una presentación powerpoint que el resto de participantes pueden seguir.
- Pizarra electrónica. Pizarra donde cada participante puede presentar texto, gráficos, imágenes...
- Proyector de documentos. Proyección de documentos impresos en papel, etcétera.
El conjunto exacto de estas funcionalidades adicionales dependerá de la tecnología de videoconferencia que se utilice y la aplicación y equipamiento concreto utilizado.
La videoconferencia ofrece hoy en día una solución accesible a las necesidades de comunicación, con sistemas que permiten transmitir y recibir información visual y sonora entre puntos o zonas diferentes, evitando así los gastos y pérdida de tiempo que implican el traslado físico de la persona, todo esto a costos cada vez más bajos y con señales de mejor calidad.
3.4.1.1. Tipos de videoconferencias
La clasificación entre los distintos tipos de videoconferencia se puede realizar en base a dos criterios (véanse tablas 8 y 9):
- Según el número de participantes y el tipo de participación.
- Según la tecnología que se utilice.
Tabla 8. Tipos de videoconferencia según el tipo de participación
|
Tipo de participación
|
Descripción
|
| Uno a uno | Videoconferencia con dos participantes. Estos participantes pueden estar en puestos de trabajo personales o bien encontrarse en salones de actos |
| Uno a varios | Videoconferencia en la que uno de los participantes difunde su información al resto, pero el resto no produce ninguna retroalimentación |
| Varios a varios | Videoconferencia con tres o más participantes en la que todos difunden su información al resto |
Tabla 9. Tipos de videoconferencia según la tecnología utilizada
|
Tecnología
|
Descripción
|
| ATM | Permite la mejor calidad, igual a la calidad de la televisión digital. Sólo se puede utilizar para videoconferencias en que las partes dispongan de este tipo de transmisión |
| RDSI | Utiliza la red telefónica Red Digital de Servicios Integrados. No utiliza Internet para realizar la videoconferencia |
|
IP |
Sistema de videoconferencia por Internet pensado para ser utilizado por usuarios finales |
Las características de cada tipo de videoconferencia van a determinar el tipo de videoconferencia a realizar. Algunos ejemplos típicos pueden ser:
- Videoconferencia uno a uno. La mejor solución es utilizar RDSI. La solución H.323 también puede ser una buena opción (véanse figuras 2 y 3).
Figura 2. Videoconferencia personal (desktop)

Figura 3. Vía vídeo comercial (VideoII de Polycom)

- Videoconferencia ATM. Está limitada a uso interno normalmente de una LAN muy específica.
- La videoconferencia RDSI y H.323 en principio está limitada a videoconferencias uno a uno, aunque se puede utilizar ciertos mecanismos para su utilización en videoconferencias varios a varios.
- Si se trata de una conferencia uno a varios en la que no hay interacción entre el centro difusor y el resto, una alternativa a la videoconferencia es la utilización de Streaming (ver u oír un archivo directamente en una página web sin necesidad de bajárselo antes al ordenador).
Si introducimos el concepto de sala de videoconferencia, como un espacio dotado con el instrumental necesario para realizar esta función, con más de un terminal, podemos hablar de dos denominaciones:
- La videoconferencia en grupo o videoconferencia sala a sala con comunicación de vídeo comprimido a velocidades desde 64 Kbps (E0) hasta 2.048 mbps (E1) (véanse figuras 4 y 5).
Figura 4. Sistema de videoconferencia de sobremesa

Figura 5. Equipo básico de videoconferencia comercial para grupo (Polycom)

- La videotelefonía, la cual está asociada con la RDSI, mejor conocida por las siglas inglesas ISDN, operando a velocidades de 64 y 128 Kbps. Esta forma de videoconferencia está asociada a la comunicación personal o videoconferencia escritorio a escritorio (véanse figuras 6 y 7).
Figura 6. Multiconferencia. Se da cuando existen más de dos equipos conectados simultáneamente
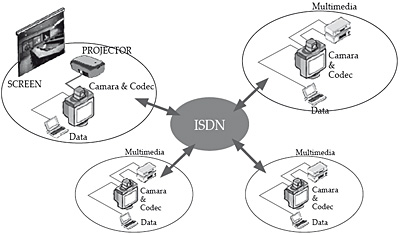
Figura 7. Distribución de amueblado en una teleaula
El estándar H.323, u otros relacionados, proporciona una base para las comunicaciones de audio, vídeo y datos a través de una red IP como Internet.
Los productos que cumplen con el estándar H.323 pueden interoperar con los productos de otros, permitiendo de esta manera que los usuarios puedan comunicarse sin preocuparse por problemas de compatibilidad.
La recomendación H.323 cubre los requerimientos técnicos para los servicios de comunicaciones entre Redes Basadas en Paquetes (PBN) que pueden no proporcionar calidad de servicio (QoS). Estas redes de paquetes pueden incluir Redes de Área Local (LAN's), Redes de Área Extensa (WAN), Intra-Networks y Inter-Networks (incluyendo Internet). También incluye conexiones telefónicas o punto a punto sobre RTC o ISDN que usan debajo un transporte basado en paquetes como PPP.
Esas redes pueden consistir en un segmento de red sencillo, o tener topologías complejas que incorporen muchos segmentos de red interconectados por otros enlaces de comunicación.
La recomendación describe los componentes de un sistema H.323, éstos son: Terminales, Gateways, Gatekeepers, Controladores Multipunto (MC), Procesadores Multipunto (MP) y Unidades de Control Multipunto (MCU).
3.4.2. Sistemas de transmisión de signos vitales: EcG, P arterial, Saturación de O2, Tª
Como se puede ver en el apartado de adquisición y presentación de datos e imágenes, en el anexo, el instrumental médico debe tener una toma de señal digital, es decir, únicamente dos niveles de señal. Sería en este caso una toma directa. Si la salida de señal es analógica, una gama infinita de niveles de señal, necesitará un conversor analógico digital, por lo tanto, es una toma secundaria.
Los datos de estos signos vitales no tienen problemas de ancho de banda puesto que ocupan en sus archivos una cantidad limitada de bits. Por lo tanto, la transmisión se puede hacer a baja velocidad. Solamente se requerirá de procedimientos donde se garantice la seguridad y la confidencialidad de la información.
La transmisión de estos signos vitales se puede hacer a varios niveles:
- El más sencillo de ellos es, dentro de un centro sanitario, enviar dicha información a los terminales de los profesionales médicos que los requieran, previo almacenamiento en la HCE del paciente. Este procedimiento se puede hacer a través de la Intranet del centro médico o sencillamente mediante Internet dentro del mismo.
- Cuando la información de los signos vitales no están almacenados en el sistema de información de un centro sanitario, son necesarias las telecomunicaciones en un sentido más amplio. Diferentes pueden ser los casos que se presenten para su transmisión dependiendo dónde esté dicha información.
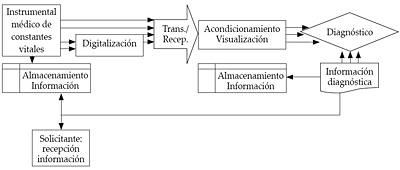
- Los parámetros se miden en la consulta médica, se introducen en un módem convencional y son transmitidos a un centro de diagnóstico especializado. La respuesta le vendrá al médico normalmente por correo, tanto electrónico como convencional. Este procedimiento se suele realizar en la medicina privada, en consultas de medicina de familia, o, en general, en medicina no especializada (véase figura 8).
Figura 8. Sistemas de transmisión de signos vitales
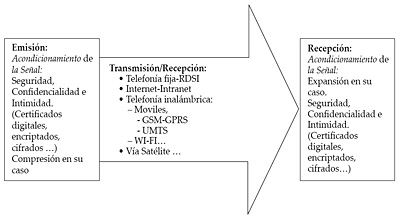
- Cuando se está en movimiento se utilizan tanto la telefonía móvil como vía satélite, dependiendo de la disponibilidad de medios, por ejemplo, en la asistencia militar en Afganistán se requiere el satélite ya que no existe la telefonía celular en ese medio (véase figura 9).
Figura 9. Transmisión/recepción de cualquier sistema de telemedicina
- Se utiliza en telemedicina cuando estamos en una UVI móvil o en ambulancias medicalizadas, para aportar los signos vitales del accidentado o del paciente que se está trasladando a un centro hospitalario.
- Cuando en el medio rural no se dispone de las especialidades que garanticen el diagnóstico ni otro medio de transmisión fijo.
- Cuando un sujeto es sometido a vigilancia las 24 horas del día, se le implantan electrodos o terminales móviles que suministran la información a un sistema de telefonía móvil, ya sea GSM, GPRS o, donde haya cobertura, UMTS, que lo retransmite directamente a un centro de recepción de datos en el centro de diagnóstico que garantiza las pruebas. Por ejemplo, los enfermos crónicos o los deportistas sometidos a pruebas de esfuerzo. Se están poniendo a punto para su rápida comercialización prendas de vestir donde se insertan los electrodos que garantizan la cómoda adquisición de la señal, por ejemplo, ECG.
- Una manera menos rápida de enviar estos datos es la asíncrona, almacenarlos en un PC portátil o en una PDA y transmitirlos cuando se llega a un punto de comunicación. Esto se hace mucho en consultas médicas en los lugares de difícil acceso, muy despoblados y como consecuencia con una escasa cobertura de medios de telecomunicación.
Los requerimientos principales de estos sistemas no están tanto en las telecomunicaciones, ya que de una forma u otra se van cubriendo las necesidades ya sea en un centro sanitario, en una consulta médica, en un lugar mal comunicado, con pacientes en movimiento o en las ambulancias. Las necesidades están centradas en que el instrumental médico requerido sea móvil, esto es, que esté alimentado por baterías, sea de tamaño reducido y de fácil manejo. Ello, actualmente, está conseguido en algunos casos. Medidores de presión, de concentración de O2 en sangre, estetoscopio electrónico, ECG,…, están en el mercado a precios muy razonables y con unas prestaciones muy adecuadas.
La competencia entre diferentes fabricantes está permitiendo una alta calidad en el instrumental y una reducción drástica en los precios.
Además, las diferentes operadoras de telecomunicaciones están apostando por este tipo de telemedicina, al ser para ellas un mercado muy interesante ya que es una manera de fidelizar al cliente.
3.4.3. Sistema de emisión/recepción de imágenes médicas
Las imágenes médicas requieren en su transmisión un ancho de banda muy grande sobre todo las imágenes de alta resolución y en movimiento o imágenes de vídeo. Una vez digitalizadas, como se puede ver en el anexo de adquisición y presentación de datos e imágenes, ocupan una gran cantidad de memoria.
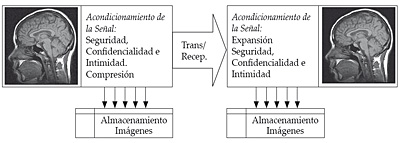
Su emisión y recepción es, por lo tanto, más exigente que la de signos vitales. Podemos ver en la figura 10 esquemáticamente la emisión/recepción de imágenes.
Si pensamos que algunas imágenes en movimiento superan los Gbyts el medio de transmisión a soportar dicha emisión/recepción se limita drásticamente.
Una solución habitual es la de comprimir la información cuando se transmite y expandirla cuando se recibe. Dependiendo del grado de compresión/expansión que utilicemos es imprescindible la utilización de aplicaciones que garanticen que la transmisión/ recepción guarde todas las prestaciones de las imágenes.
Para garantizar la calidad de las imágenes en la recepción acudimos a protocolos como el HL7 o el DICOM, como se expone en el anexo.
Figura 10. Transmisión/recepción de imágenes
3.5. GESTIÓN MÉDICA A TRAVÉS DE LA TELEMEDICINA
Al ser la telemedicina, entre otras cosas, el uso de los medios de telecomunicación para suministrar servicios sanitarios a distancia, la relación que se puede establecer, de esta manera, en la gestión médica tiene dos vertientes 40:
- La relación que se establece entre profesionales sanitarios, y
- La relación que se establece entre un profesional sanitario, sea médico de atención primaria, especialista, enfermería o cualquier tipo de agente, y el paciente, que debe ser el beneficiario final de esta relación.
En la sociedad actual la demanda de servicios médicos es creciente ya que la población está concienciada de la utilidad de los mismos, de la necesidad de su uso, y, por lo tanto, solicita una asistencia rápida y eficaz. A ello hay que añadirle el envejecimiento de la población lo que hace que sean más las personas que necesitan una atención crónica y continuada.
Las telecomunicaciones cubren los problemas asistenciales relacionados con la distancia, por ejemplo, en el medio rural, pero no debemos olvidar el carácter relativo de la distancia cuando los pacientes tienen problemas de movimiento debido a la edad, al tipo de enfermedad que tienen o su carácter de dependiente. Por ello, la aplicación de la telemedicina a todos estos pacientes es evidente.
La medicina moderna está muy especializada con un creciente número de especialistas, por lo tanto, un paciente no suele tener un único médico sino un equipo interdisciplinario. Esta situación hace que sean necesarias muchas asistencias al paciente por parte de los diferentes profesionales sanitarios y ello es un factor de alto consumo de recursos materiales y de tiempo de los profesionales médicos. La telemedicina puede cubrir estos aspectos. La posibilidad de una atención sanitaria a distancia, incluso en el domicilio del paciente o en su centro de salud más cercano, amplía el abanico de posibilidades para lograr una atención sanitaria completa, que, de otra forma, no tendría acceso a ella o sería muy costosa y/o difícil.
Las telecomunicaciones actuales permiten obtener diagnósticos, consejos médicos y prescripciones de tratamientos en tiempo real.
Los pacientes demandan cada vez más una información sanitaria más concreta, más amplia y más científica. Día a día surgen más dudas puntuales, como puede ser la interacción entre medicamentos que están utilizando, posibilidad de realizar viajes, necesidad de cambiar tratamientos por aparición de efectos secundarios, etc.
Por lo tanto, se puede decir que las necesidades del paciente actual, que, en muchos casos, son las que la telemedicina viene a cubrir mejor, son:
- Un acceso rápido al sistema sanitario.
- Un acceso cómodo al mismo, tanto en el sentido de confortabilidad como en el sentido de evitar un gasto innecesario de tiempo y recursos.
- Una comunicación tanto directa como indirecta para consulta entre diferentes especialistas implicados en su cuidado.
- La posibilidad de efectuar consultas rápidas acerca de tratamientos empleados, posible aparición de efectos adversos de los mismos, interacciones medicamentosas, cuestiones puntuales acerca de problemas que surgen en el día a día, que no han sido consultados anteriormente y que necesitan ser solucionados de inmediato…
Todo ello hace de la telemedicina una disciplina que se prevé que, en los próximos años, esté en constante desarrollo hasta el punto de que este término desaparezca al ser algo habitual en la gestión médica.
Como ejemplo de este desarrollo podemos tratar algunos aspectos concretos ampliamente utilizados.
3.5.1. Segunda opinión en urgencias
Es una interconsulta con un médico especialista en caso de diagnóstico o tratamiento de enfermedad grave, incurable o que comprometa la calidad de vida del paciente, así como cuando el tratamiento tenga muchos efectos secundarios o, incluso, ponga en riesgo la vida.
En el caso de urgencias tiene un carácter de inmediatez que determina que la interconsulta se realice lo más rápidamente posible. Partimos de la base de que ésta se pueda hacer a profesionales sanitarios dentro o fuera del recinto del centro sanitario, normalmente un hospital, donde esté el paciente.
Para ello es necesario, no solamente, poder verse y/o hablarse los profesionales sanitarios entre sí, sino además tener todos los datos del paciente, el HC y los análisis diagnósticos recientes para poder dar una solución adecuada.
Si la interconsulta se realiza in situ se puede disponer de ello por pura proximidad, pero si no, hay que disponer de instrumental adecuado y con aplicaciones de telemedicina para estos casos.
Los requerimientos tecnológicos son estándares. Para la comunicación de los profesionales se requiere un sistema de videoconferencia donde se puedan aportar todos los datos, analíticas, imágenes, y, en general, el HC del paciente.
Es conveniente contar con una capacidad de comunicación síncrona, es decir, a tiempo real, ya que en caso contrario tenemos el inconveniente de los retardos en adquirir la información y, como consecuencia, las respuestas. Al tratarse del servicio de urgencias en algún caso los retardos pueden ser causa de problemas irresolubles.
Consultando el apartado de sistema de videoconferencia tendríamos que disponer del instrumental para utilizar conexión mediante RDSI o bien si la calidad de servicio (QoS) está garantizada, Internet mediante H.323 u otra aplicación IP.
Estos sistemas de videoconferencia deben estar instalados en el mismo servicio de urgencias para conseguir ganar aún más rapidez en el proceso.
3.5.2. Consultas programadas
Si las consideramos como aquellas que se realizan fuera del centro sanitario. La telemedicina es de gran interés, en sus diferentes aplicaciones, ya que soluciona muchas gestiones médicas, tales como radiología, analíticas diferentes, consultas de especialistas... evitando que los pacientes asistan al centro sanitario 41. Las más utilizadas son:
3.5.2.1. Telerradiología
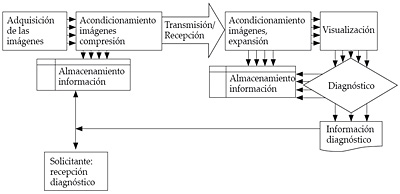
La telerradiología es la transmisión de imágenes radiológicas desde el lugar donde se realiza la adquisición de las imágenes hasta otro, a distancia, donde son interpretadas.
La telerradiología suministra un medio de obtención rápida de diagnóstico y el retorno del informe de examen radiológico adquirido localmente o transmitido a un radiólogo desde cualquier parte del mundo.
Los sistemas de telerradiología elementales tienen tres partes principales:
- Una estación de envío de imágenes,
- Una red de transmisión, y
- Una estación de revisión de imágenes recibidas.
Las imágenes tienen que estar digitalizadas por cualquiera de los procedimientos expuestos en el anexo de estructura de los sistemas de información. En resumen, es mediante cámara de TV digital, escáner digital con mecanismos de carga acoplado o escáner digital láser.
Una vez digitalizada la imagen se enviará a un módem, que convierte los datos digitales en impulso de corriente, en ondas o en luz para transmitir mediante cable, radio, satélite o fibra óptica, respectivamente.
Como se expone en el citado anexo, la imagen requiere mucho ancho de banda, y una velocidad de transmisión superior a lo normal. Por tanto, se procede a comprimir las imágenes en emisión y expandirlas en recepción, según unos estándares que garanticen la calidad de la compresión/expansión (normalmente DICOM o HL7).
La interpretación de las imágenes digitales, tanto como la MRI, ultrasonidos o las imágenes de rayos-X adquiridas digitalmente, radiografías computerizadas (CR) o radiografías directas, son ejecutadas en las estaciones de trabajo con monitores de alta resolución. Estas imágenes y su interpretación se almacenan en el HC del paciente al cual puede acceder su médico, previo aviso.
Las actuales innovaciones de los sistemas de software de los ordenadores proporcionan la capacidad de transmitir y recibir imágenes desde fuera, manteniendo la seguridad y confidencialidad de los pacientes.
En la figura 11 se representa esquemáticamente un sistema de telerradiología.
Figura 11. Sistema de telerradiología
Actualmente, podemos decir que hay cuatro referencias para el uso y la utilidad de los sistemas de radiología:
- Radiólogos en alerta. El radiólogo alertado utiliza una estación de radiología portátil en casa. Las imágenes del paciente son transmitidas desde el hospital o la clínica a la casa del especialista para ser revisadas inmediatamente. Esto permite la consulta del radiólogo de manera instantánea.
- Médico en el hospital. Las imágenes tomadas de los pacientes de la UCI en el departamento de radiología pueden ser transmitidas rápidamente a la UCI para ser revisadas por el equipo responsable del cuidado del paciente.
- Atención primaria y médicos rurales. Éstos pueden enviar imágenes de pacientes tomadas en la clínica a un radiólogo localizado a una determinada distancia para su lectura y consulta.
- Médicos que requieran a distancia consulta de radiología en subespecialidades. Un radiólogo del hospital puede enviar un conjunto completo de imágenes a distancia a otro radiólogo el cual es subespecialista, por ejemplo, pediátrico.
3.5.2.2. Telecardiología
La utilización de las telecomunicaciones en cardiología es antigua. Se han utilizado sistemas telefónicos para la auscultación del corazón y los sonidos procedentes de la respiración desde hace más de setenta años. En 1970 se utilizó la telecardiología para supervisar los marcapasos de primera generación a través de electrocardiografías de una sola generación. Actualmente, se están utilizando, en el campo de la telerradiología, estaciones de trabajo que transmiten entre unidades remotas, por la red o a través del teléfono, las 12 derivaciones del ECG.
En la actualidad, las estaciones de trabajo pueden grabar y enviar tanto los ECG como los ruidos cardíacos, sonidos, mensajes hablados e imágenes. Sin embargo, hasta hace 10 años las ecocardiografías no han podido beneficiarse de la telerradiología, a pesar de su importancia exploratoria diagnóstica.
En los sistemas de telemedicina, la cardiología es una de las aplicaciones más requeridas, siendo la medicina rural la que se muestra más proclive a su utilización. Telecocardiografía y teleestetoscopio son vías de transmisión de diagnóstico con calidad de la información, por ejemplo, en casos de recién nacidos con soplos extraños o fuera de lo normal.
Actualmente, ya existen sistemas portátiles de medida de las constantes cardiológicas, por lo tanto, es factible hacer medidas, no solamente in situ sino también en movimiento.
Todo sistema de telecardiología tiene dos partes claramente diferenciadas, la parte técnica y la parte del personal sanitario.
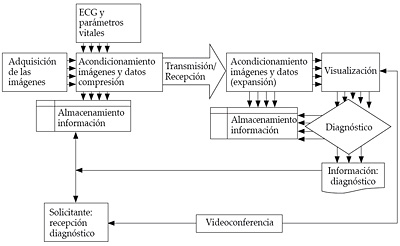
- La parte técnica consta de los medidores de los parámetros cardiológicos (ECG, datos ecocardiológicos y parámetros vitales…), conectados a un PC, con capacidad de grabación de los mismos e intercambio de datos con el HC del paciente (figura 12):
- Estos parámetros cardiológicos se pueden adquirir de forma discreta, mediante un flujo constante de los mismos, en el mismo lugar donde se toman y se controlan. Ello se puede hacer mediante un puerto serie desde el instrumental al ordenador y transmitiéndolo vía Internet al personal sanitario o mediante consulta directa de los mismos.
Figura 12. Sistema de telecardiología
- Otra forma de adquirir los parámetros es mediante instrumental portátil, sus electrodos envían la información por telefonía móvil, o se añade a una PDA, volcándose en un PC del sistema del servicio de telecardiología de su centro sanitario para su procesamiento y toma de decisiones. Esta forma es una manera de vencer la distancia, o todavía más, medir las constantes vitales con el paciente en movimiento. Ello permite hacer controles, con las variables asociadas al movimiento.
- En la parte del personal se requieren médicos especialistas en cardiología, así como el correspondiente personal de enfermería cualificado en la utilización de sistemas de telecardiología, y en las respectivas aplicaciones informáticas y administrativas, personal de apoyo técnico de forma que el servicio pueda responder las 24 horas del día a cualquier incidencia.
3.5.2.3. Teledermatología
Es el sistema de telemedicina destinado al diagnóstico de lesiones dérmicas.
La teledermatología consta de un sistema de adquisición de imágenes de alta precisión (cercano a 1.000 pixeles de resolución) y con una amplia gama de colores (alrededor de 24 bits, 16,7 millones de colores) con sus matices para garantizar que el diagnóstico a distancia puede ser adecuado. De todas formas, depende del tipo de lesión dérmica, a diagnosticar, las exigencias en la calidad de las imágenes, por ello es difícil especificar la misma.
La teledermatología puede ser síncrona o asíncrona dependiendo de la urgencia del diagnóstico o de los medios de que se disponga.
- La síncrona, tiempo real, puede ser interesante para la consulta normalmente de un médico de atención primaria con un especialista. Para ello es necesario disponer de un sistema de adquisición de imágenes de calidad adecuada y un sistema de videoconferencia donde se pueda, a tiempo real, suministrar los datos al especialista dermatólogo y recibir el diagnóstico rápidamente.
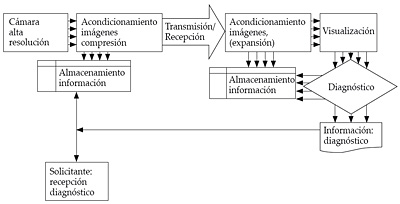
- La manera asíncrona parece mucho más eficiente ya que se puede compatibilizar con otras actividades de los dermatólogos, e incluso escoger el especialista adecuado para el mismo. La imagen es transmitida, con las garantías pertinentes, vía Internet, al servicio de teledermatología. Éste lo recibe vía ordenador, su pantalla debe tener una resolución en color adecuada, y a partir de su experiencia o de una base de datos de patrones, tomar la decisión. En tumores dermatológicos se está aplicando con un éxito muy aceptable. La respuesta del especialista puede ser de muchas formas, pero lo normal y más rápido es mediante un simple correo electrónico al médico que ha planteado la consulta (véase figura 13).
Figura 13. Sistema de teledermatología asíncrona
La calidad de la imagen es la limitación de este servicio, junto con los especialistas cualificados que lo atiendan.
3.5.2.4. Telepediatría
La tendencia actual a sacar de los hospitales aquellos aspectos médicos vinculados a patologías de cuidado y control continuado también se refleja en la pediatría. Es necesario controlar aquellas patologías crónicas tales como las cardíacas, asmáticas, dermatológicas… para ello se plantea como instrumento principal la telemedicina. Ésta permite desplazar el lugar de intervención al centro de atención primaria y desde ahí al domicilio del paciente.
En el caso de la medicina rural y de difícil acceso del paciente se muestra claramente la utilidad de la telemedicina, pero ello también se lleva a cabo en plena ciudad donde los servicios pediátricos suelen estar saturados, con muy buenos especialistas pero con listas de atención y de espera muy altas puesto que los servicios materno infantiles están, entre otras cosas debido al aumento de la inmigración, saturados.
Se están haciendo proyectos piloto en telepediatría en casi todas las subespecialidades. Pero es en Estados Unidos donde se están desarrollando servicios pediátricos para atender las zonas rurales con baja densidad de población.
Children's Medical Services (CMS) del Estado de Georgia ha contratado con el the Department of Pediatrics of the Medical College of Georgia (MCG) y el MCG Telemedicine Center el desarrollo de programas de telemedicina para proveer cuidados pediátricos a niños con necesidades especiales de salud 42.
Se ha desarrollado un protocolo de actuación apropiado para cada subespecialidad pediátrica, que permite a personal de enfermería o sencillamente a cuidadores de los niños proceder a atender las necesidades diagnósticas.
En la figura 14 se puede ver esquemáticamente la concepción de un sistema de telepediatría.
Figura 14. Sistema de telepediatría
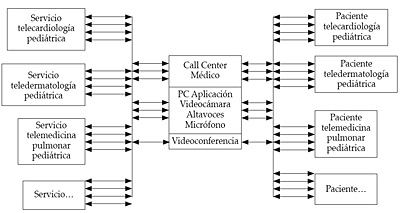
Mediante sistemas de comunicaciones adaptados a las necesidades de transmisión de la información a suministrar con un PC, cámaras de calidad e instrumental médico específico de las patologías a tratar, se pueden garantizar diagnósticos correctos y, por supuesto, los cuidados necesarios.
El instrumental médico que se puede incorporar es variado. Por ejemplo, estetoscopios electrónicos, capaces de transmitir en tiempo real los sonidos de corazón y pulmón que, en el otro extremo, un médico especialista evalúa. Los antecedentes son transmitidos por la enfermera o cuidador, dejando un registro en una base de datos. Los sonidos transmitidos por el estetoscopio son similares a los obtenidos al escuchar directamente al paciente y permiten eventualmente hacer diagnósticos de neumonías, derrame, soplos cardíacos, etc.
Asimismo, es posible contar con una cámara dermatoscópica, que envía imágenes de alta definición para ser evaluadas a distancia por especialistas dermatólogos, permitiendo el seguimiento de lesiones sospechosas o la derivación en caso necesario.
Otra de las unidades que se pueden adicionar es un electrocardiógrafo que tiene la posibilidad de conectarse a través de una red a la unidad de diagnóstico de telecardiología. La actuación puede ser síncrona, puesto que partimos de una aplicación de videoconferencia, o asíncrona dadas las necesidades del paciente y la disponibilidad del servicio, en este caso podrían hablar los especialistas con el paciente o cuidadores en un horario pactado previamente.
También se puede incorporar un otoscopio y un dentaloscopio, que de la misma manera que el dermatoscopio pueden realizar diagnósticos de precisión a distancia.
Otro de los equipos es un esfigmomanómetro, que en forma electrónica es capaz de transmitir la información de la presión arterial.
Las subespecialidades pediátricas que pueden utilizar estas aplicaciones son muy numerosas, las únicas limitaciones vienen por la voluntad de los especialistas y la adaptación de las subespecialidades a la telemedicina.
Para la problemática específica de cuidados médicos estas aplicaciones se pueden adaptar a los domicilios de los pacientes trasladando el centro clínico al hogar del paciente.
3.5.2.5. Gestión de signos vitales en centros geriátricos
En el siglo XX ha mejorado la esperanza de vida de una manera considerable hasta el punto de que en su inicio, la duración media de las personas era escasamente de 50 años y ha pasado a superar los 75. Ello ha dado lugar a que la población, sobre todo de los países desarrollados, esté envejeciendo. Las estadísticas anuncian, para la Unión Europea, que en la próxima década la población mayor de 65 años será mayor de un 20 por 100.
Este envejecimiento de la población plantea un problema social y sanitario al que hay que hacer frente. Los usos sociales y de comportamiento dentro y fuera de la familia han cambiado considerablemente y los cuidados que se impartían en las unidades familiares debidas a los roles de sus componentes ya no son así.
La forma de llegar a la madurez es muy diferente dependiendo de cada persona pero las estadísticas nos dicen que el número de enfermedades y la necesidad de atenciones aumentan con la edad.
Desde el punto de vista de la geriatría podemos decir que hay dos grupos de enfermedades y de necesidades de atención. En primer lugar, están las enfermedades que provocan lo que denominamos incapacidad catastrófica, que son aquellas directamente incapacitantes. En este grupo se encuentran las enfermedades cardiovasculares, como el ictus, y las osteoarticulares, como la fractura de cadera.
Y, en segundo lugar, están las que conllevan una incapacidad más asintomática, que no tienen una presentación tan espectacular como las anteriores, y que están más relacionadas con enfermedades crónicas. Es el caso de las patologías osteomusculares y las neurológicas, entre las que destaca, fundamentalmente, la demencia.
Estas situaciones requieren de cuidados específicos que se hacían antes, como se ha dicho, de forma tradicional. La telegeriatría adapta las tecnologías para hacer un cuidado adecuado desde un punto de vista más eficiente, de forma que haya puntos de atención directa con contacto prácticamente permanente a este sector de la población.
Todo esto se puede realizar mediante la atención a distancia o teleasistencia. Ésta dependerá del estado de la persona mayor dando lugar a dos tipos de aplicaciones asistenciales:
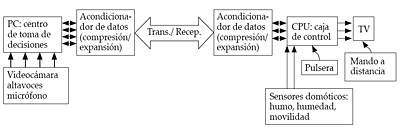
- La aplicación más elemental, estaría compuesta por un ordenador PC conectado a un enlace RDSI o Internet, un sistema de compresión expansión de datos, como, por ejemplo, de imágenes, una videocámara, dos altavoces y un micrófono. El sistema se completa con la instalación en los domicilios de las personas mayores o habitaciones del geriátrico de una estación remota formada por un sistema de compresión/expansión, una caja de control, una cámara de vídeo, un mando a distancia y una muñequera con alarma. La caja de control se unirá al televisor existente en el domicilio o habitación de los mayores. Dependiendo de la diferente situación del anciano, también se puede dotar los domicilios, o las habitaciones de los geriátricos, con sensores domóticos que permiten emitir alarmas si se percibe alguna anomalía, como detección de humos, humedad, inmovilidad del paciente, etc. (véase figura 15).
Figura 15. Sistema de teleasistencia geriátrica
- Otra opción, por ejemplo, es instalar una estación biomédica para el control del oxígeno en la sangre y realizar electrocardiogramas, para seguimiento de enfermedades cardiológicas crónicas. Como medio de comunicación entre la residencia o los respectivos domicilios se puede utilizar la RDSI o red de Internet con una calidad de servicio garantizada. Mediante este sistema, el usuario sólo tiene que pulsar el botón de un dispositivo con forma, normalmente, de medallón o pulsera para ponerse en contacto con un facultativo. Este procedimiento desencadena el establecimiento de un canal de vídeo y voz con el servicio geriátrico que, al aceptar la llamada, presenta ante el especialista la ficha del paciente, así como una ventana con su imagen. A partir de ese instante, el médico facilita al paciente la atención necesaria a través del televisor de su casa o la pantalla de un ordenador (véase figura 16).
Figura 16. Sistema de telegeriatría
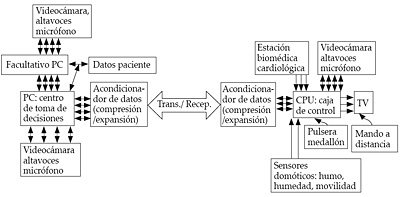
Mediante este tipo de plataforma tecnológica de información y comunicación, se están compilando variables biomédicas de actividad y reposo, electrocardiografía, temperatura corporal, frecuencia cardíaca, saturación de oxígeno en sangre, etc., y componentes de un entorno domótico adecuado para la población geriátrica. Ello permite el cuidado de personas mayores que padecen discapacidades graves con dependencia para las actividades no sólo instrumentales sino también básicas de la vida diaria y padecen enfermedades crónicas (demencias, cardiopatías, trastornos de conducta o psiquiátricos, enfermedades respiratorias, etc.) que requieren control periódico especializado.
Este tipo de aplicación de telegeriatría o teleasistencia geriátrica es de gran utilidad social. De esta manera, en pocos años los mayores de nuestro entorno podrán disponer de ser cuidados en su casa, y que sólo las discapacidades graves hagan que se traslade su hogar a ámbitos residenciales comunitarios de atención geriátrica.
Los usuarios, personas que requieren vigilancia continua y que, por tanto, precisan de la presencia permanente de un cuidador junto a ellos, disponen de una serie de sensores biomédicos a través de los que se controla su estado de salud mientras que la domótica instalada en su casa registra las circunstancias que se producen. Todo se dirige con un mando a distancia y una línea RDSI, o Internet, con la que se mantiene la videoconferencia por televisión y se miden las constantes vitales, desde una insuficiencia respiratoria a una arritmia cardíaca. De esta manera, los costes de atención o de internamiento se reducirán drásticamente.
3.5.3. Formación continuada (sesiones clínicas interactivas)
La formación continuada es la garantía de que los profesionales sanitarios estén bien informados de todas aquellas novedades que permiten un diagnóstico y tratamiento adecuado a la realidad científica más actual de su especialidad.
La forma habitual de llevarla a cabo es mediante la asistencia a congresos médicos, seminarios, cursos específicos, jornadas científicas, conferencias, foros y encuentros en diferentes partes del país o/ y del extranjero. Ello plantea problemas de agendas, desplazamiento y costes, tanto de dietas y asistencias como de gestión hospitalaria (necesidad de sustituciones).
Problemas similares presentan las sesiones clínicas, aunque con consecuencias mucho más atenuadas puesto que la difusión y el debate de los casos clínicos se suele hacer en el mismo recinto hospitalario.
La formación continuada se puede realizar mediante la teleenseñanza, garantizando de esta manera los conocimientos sin necesidad de estar presentes en los locales donde se imparten.
Dos son las formas de acceder a esta formación:
- Almacenándola en un repositorio (sitio centralizado donde se almacena y mantiene la información, preparado para distribuirla habitualmente sirviéndose de una red informática como Internet o en un medio físico como un disco compacto), y accediendo a ella cuando se considere oportuno.
- Mediante sistemas de videoconferencia, siendo partícipe de dicha información en el momento de producirse. Ello nos permite interactuar con los ponentes comentando o pidiendo aclaraciones.
Claramente, el segundo sistema es igual de enriquecedor que asistir a los actos formativos presencialmente. Sobre todo si el sistema de videoconferencia tiene garantizada la calidad de servicio tanto en imagen, como en voz y en datos.
Las sesiones clínicas interactivas, nos permiten participar en debates con otros centros hospitalarios o debatir los casos con especialistas de reconocido prestigio de fuera del centro hospitalario.
El sistema de videoconferencia más conveniente a utilizar sería el que permite interactuar a todos los participantes. Normalmente, estas actuaciones se realizan en las salas de videoconferencia que disponen los centros hospitalarios o, en su caso, docentes.
34 Ministerio de Sanidad y Consumo: Plan de Telemedicina del INSALUD, Madrid 2000. Capítulo I: Conceptos de Telemedicina.
35 Monteagudo, J.L.: El Marco de Desarrollo de la e-Salud en España, Instituto de Salud Carlos III 2001.
36 Tracy, J., M.S.: A Guide to Getting Started in Telemedicine. University of Missouri–School of Medicine 2004.
37 Healthcast 2010: Smaller World Bigger Expectations. 1999.
38 Monteagudo, J.L., Serrano, L. y Hernández, C.: Telemedicine science o fiction? Ant Sist Sanit Navar. 2005, 28, (3): 309-323.
39 Tracy, J., M.S.: A Guide to Getting Started in Telemedicine. University of Missouri–School of Medicine 2004.
40 Pérez de Isla, L. y Zamorano, J.L.: «Médicos y Pacientes». En Zamorano, J.L., Gil-Loyzaga, P., Miravet, D.: Coord. Telemedicina. Análisis de la Situación Actual y Perspectivas de Futuro. Fundación Vo dafone. 2004: 117-125.
41 Alburquerque, C., Pérez de Isla, L. y Zamorano, J.L.: «Aplicaciones en la Práctica Clínica». En Zamorano, J.L., Gil-Loyzaga, P., Miravet, D.: Coord. Telemedicina. Análisis de la Situación Actual y Perspectivas de Futuro. Fundación Vodafone. 2004: 201-206.



